Dla Ciebie
Program Mentoringowy Kobieta HIT
Zdiagnozowano u Ciebie nietolerancję histaminy i nie wiesz od czego zacząć?
Potrzebujesz wsparcia specjalisty i narzędzi, dzięki którym Twoje życie z nietolerancją histaminy stanie się łatwiejsze, a Twoje dokuczliwe objawy wreszcie się wyciszą?
Nasz Program Mentoringowy Kobieta HIT to rozwiązanie, którego szukasz!
Jako doświadczone dietetyczki kliniczne od lat pomagamy kobietom w odzyskiwaniu zdrowia, równowagi hormonalnej i dobrego samopoczucia. Na bazie naszych wieloletnich doświadczeń, stworzyłyśmy Program Kobieta HIT, by pomóc kobietom, które zmagają się z nietolerancją histaminy i potrzebują kompleksowego wsparcia, by wyciszyć dokuczliwe objawy, takie jak: migreny, pokrzywki, bóle brzucha, wzdęcia, przewlekły katar, opuchlizny, przewlekłe zmęczenie i wiele innych!
Czy Ty równiesz szukasz kompleksowego wsparcia?
Nadmiar histaminy w organizmie może przyczyniać się do występowania trudnych i dokuczliwych objawów, które utrudniają codzienne funkcjonowanie. Wiele osób dowiaduje się o nietoleracnji histaminy po wielu latach bezskutecznych poszukiwan przyczyny swoich dolegliwości. Dzięki naszemu Programowi nie będziesz musiała poświęcać kolejnych miesięcy na opracowywanie diety i suplementacji – zrobimy to za Ciebie i będziemy monitorować Twoje postępy.
Przez 10 tygodni będziemy z Tobą, aby pomóc Ci w procesie wdrażania diety, suplementacji i innych elementów, dzieki którym pozbędziesz się uciążliwych objawów
Stworzyłyśmy Program, który pomoże Ci pozbyć się dokuczliwych objwów i wyjść z ograniczeń żywieniowych. Chcemy przeprowadzić Cię przez dwie fazy diety w nietolerancji histaminy (fazę eliminacji i fazę reintrodukcji) tak, aby Twoje życie z nietolerancją histaminy stało się łatwiejsze. Przez 10 tygodni będziemy z Tobą i damy Ci edukację, narzędzia i wsparcie
Nasz Program Kobieta HIT to nie tylko dieta i suplementacja. To także 8 tematycznych spotkań online z dietetyczkami klinicznymi – Olą i Kasią. Podczas spotkań omówimy zagadnienia związane z diagnostyką, suplementacją i dietoterapią. Porozmawiamy o tym, jak przywrócić równowagę mikrobiologiczną w jelitach i jaką rolę w nietolerancji histaminy odgrywa Twój stan psychoemocjonalny. Każde spotkanie to także przestrzeń do zadawania pytań i dzielenia się doświadczeniami – każda z Uczestniczek ma inną historię, dolegliwości i tolerancję na żywność, leki, suplementy. W związku z tym, zależy nam na tym, by poprzez aktywne uczestnictwo w spotkaniach, każda uczestniczka otrzymała odpowiedzi na najbardziej nurtujące ją pytania i uzyskała wsparcie dostosowane do jej aktualnych potrzeb.
Dołączając do naszego wyzwania otrzymasz stały kontakt ze specjalistkami przez cały czas trwania Programu – nie będziesz sama ze swoimi trudnościami i wątpliwościami.
Działając wspólnie – możemy wiele! Dołączając do Programu Kobieta HIT otrzymasz wsparcie grupy kobiet, które, podobnie jak ty – walczą o siebie.
Każda osoba dołączająca do Programu otrzyma dostęp do zamkniętej grupy na Facebooku – to będzie nasza wspólna przestrzeń, w której będziemy dzielić się swoimi doświadczeniami, zadawać pytania i po prostu – dawać wsparcie. Na grupie będą dodatkowo organizowane spotkania live.
PROGRAM MENTORINGOWY
KOBIETA HIT
- Plany posiłków, zalecenia diagnostyczne i suplementacyjne
Celem programu jest pomoc w przeprowadzeniu uczestniczek przez pierwszą i drugą fazę diety w nietolerancji histaminy. Dążymy do tego, by uczestniczki pozbyły się dokuczliwych objawów, wyszły ze swoich ograniczeń żywieniowych i odzyskały kontrolę nad swoim zdrowiem. Szablonowe plany posiłków oraz ebooki z przepisami mają być jedynie pomocą w tym procesie. Dodatkowo, skupimy się na uzupełnieniu diagnostyki i włączeniu celowanej suplementacji.
- 8 spotkań z dietetyczkami klinicznymi i dostęp do zamkniętej grupy na FB
Zamknięta grupa to jedno z narzędzi komunikacji w Programie. Każda z uczestniczek może w niej zadawać pytania, dzielić się swoimi spostrzerzeniami...i uzyskać wsparcie, zarówno od specjalistek, jak i od innych uczestniczek.
- Dodatkowe materiały edukacyjne przesyłane po spotkaniach.
Zależy nam, abyś miała narzędzia, do których zawsze możesz wrócić. Materiały edukacyjne będą dostosowywane do potrzeb każdej uczesticzki - oznacza to, że oprócz informacji, które będą kierowane do wszystkich uczestniczek, do materiałów przesłanych po spotkaniu będziemy dołączać także informacje szczegółowe dla każdej uczestniczki. Choć Program ma charakter grupowy, zależy nam na indywidualnym podejściu, ponieważ u każdej z uczestniczek życie z nietolerancją histaminy może wyglądać zupełnie inaczej!
- Startujemy 09.09.25. godz. 18.00 – pierwsze spotkanie
- Koniec: 28.10.2025 (uwzględniamy przerwę świąteczno-noworoczną)
- Koszt: 599 zł
- 8 tematycznych spotkań online z Olą i Kasią
- Plany posiłków dla pierwszej i drugiej fazy diety niskohistaminowej
- Zalecenia diagnostyczne i suplementacyjne
- Dostęp do ebooków ze sklepu www.foodmedcentrum.pl
- Dostęp do zamkniętej grupy na fb przez cały okres trwania programu
- Dodatkowe materiały edukacyjne po każdym spotkaniu
- Stały kontakt ze specjalistkami podczas trwania programu!
Jeśli chcesz dołączyc do naszego wyjątkowego Programu Mentoringowego, wypełnij formularz zgłoszeniowy
Farmakoterapia i Dietoterapia w Zespole Przerostu Bakteryjnego (SIBO)
Mikrobiota jelitowa, nazywana także florą bakteryjną, odgrywa kluczową rolę w utrzymaniu zdrowia przewodu pokarmowego. Zaburzenia jakościowe oraz ilościowe mikrobioty, znane jako dysbioza, mogą prowadzić do różnych schorzeń jelitowych, takich jak Zespół Rozrostu Bakteryjnego (SIBO)
Czym jest SIBO?
Przerost bakteryjny SIBO (Small Intestinal Bacterial Overgrowth) to pojawienie się i rozrost w jelicie cienkim bakterii, które fizjologicznie w największej ilości bytują w jelicie grubym. Gdy jeden z mechanizmów jelit nie działa prawidłowo, może wówczas dojść do kolonizacji bakterii w miejscu, które nie jest dla nich przeznaczone. SIBO to schorzenie charakteryzujące się nadmiernym wzrostem bakterii w jelicie cienkim, prowadzącym do szeregu objawów, takich jak bóle brzucha, wzdęcia, zaburzenia wypróżniania i inne dolegliwości trawienne. W leczeniu SIBO kluczową rolę odgrywają zarówno farmakoterapia, jak i dietoterapia - zwłaszcza dieta oparta na produktach Low FODMAP oraz HIT. Dieta polega na obniżaniu stężenia histaminy w świetle jelit oraz utrudnieniu ponownego wzrostu bakterii, poprzez redukcję dostępności substancji odżywczych. W tym artykule omówimy te dwie gałęzie terapeutyczne oraz ich synergiczne działanie.
Najczęstsze przyczyny SIBO:
- wady anatomiczne
- podeszły wiek
- długotrwale stosowana farmakoterapia
- niedobory odporności
- niedożywienie, w tym niedokrwistość
- dieta obfitująca w żywność wysoko przetworzoną
- achlorchydia (bezkwaśność)
- zaburzenia czynnościowe oraz choroby przewodu pokarmowego
- choroby przewlekłe
- celiakia
- neuropatia cukrzycowa
- przewlekły stres
Najczęściej występujące objawy SIBO:
- bóle brzucha
- nudności
- wymioty
- wzdęcia
- gazy
- chroniczne zaparcia i biegunki (wodniste i tłuszczowe)
- odbijanie
- astma
- stany lękowe, depresyjne
- spadek wagi
- refluks
- zgaga
- anemia
- nietolerancje pokarmowe
- bóle stawów
- fibromialgia
- problemy skórne
- zespół niespokojnych nóg
- zespół przewlekłego zmęczenia
- ataksja
- rumień guzowaty
Diagnostyka SIBO
Choć do tej pory nie ustalono złotego standardu diagnostycznego w przypadku SIBO, coraz powszechniej stosuje się testy oddechowe. Badania oddechowe są proste w wykonaniu i nieinwazyjne,. Polegają one na monitorowaniu stężenia wodoru lub wodoru i metanu w wydychanym powietrzu, po podaniu pacjentowi substratu w postaci laktulozy lub glukozy. Jeśli w jelicie cienkim brakuje enzymów do trawienia cukru, powstaje gaz, który zostaje zaabsorbowany przez ścianę jelita cienkiego lub grubego. Następnie zostaje on przetransportowany do płuc i wydalany z ustroju w wydychanym powietrzu. Wodorowy test oddechowy wykonuje się na czczo (12 godzin od ostatniego posiłku) za pomocą analizatora mierzącego ilość wydychanego wodoru w ciągu dwóch godzin po doustnym obciążeniu określonym cukrem. Zgodnie z amerykańskimi wytycznymi, do rozpoznania SIBO konieczny jest wzrost stężenia wodoru o ≥ 20 ppm w stosunku do wartości wyjściowej w ciągu 90 minut od podania substratu. Dodatkowo, niektóre gastrolizery umożliwiają pomiar stężenia metanu, indykatora zespołu rozrostu metanogenów w jelitach (IMO). Ważne jest odpowiednie przygotowanie pacjenta do testu oddechowego. W praktyce klinicznej, pozytywny wynik testu oddechowego powinien być zawsze interpretowany w oparciu o objawy kliniczne pacjenta przed ustaleniem ostatecznego rozpoznania i wdrożeniem leczenia.
Więcej o samym badaniu przeczytasz TUTAJ.
Farmakoterapia w leczeniu SIBO
Leczenie Zespołu Przerostu Bakteryjnego (SIBO) wymaga zindywidualizowanego podejścia, a wybór leków zależy od osobniczych potrzeb pacjenta. Współpraca z lekarzem oraz farmaceutą jest kluczowa w doborze skutecznej farmakoterapii, a monitorowanie postępu leczenia i ewentualne dostosowanie terapii są istotne dla osiągnięcia optymalnych rezultatów. W przypadku SIBO, do najczęściej wykorzystywanych narzędzi farmakologicznych zaliczamy:
Antybiotyki
Ryfaksymina: Ryfaksymina alfa, znana również pod handlową nazwą Xifaxan, to makrolid z grupy ansamycyn, który wykazuje szerokie spektrum działania antybakteryjnego na patogeny Gram-dodatnie i Gram-ujemne zarówno tlenowe, jak i beztlenowe. Ryfaksymina alfa aktywnie ogranicza przyleganie bakterii, internalizację i translokację poprzez wpływ na komunikację międzybakteryjną, która polega na przekazywaniu informacji między bakteriami za pomocą licznych związków chemicznych. Ryfaksymina alfa hamuje miejscowe i ogólnoustrojowe procesy zapalne, co zdecydowanie korzystnie wpływa na skład mikrobioty jelitowej, między innymi poprzez wzrost liczebności korzystnych bakterii, takich jak Bifidobacterium, Faecalibacterium prausnitzii i Lactobacillus oraz poprzez indukcję oporności bakteryjnej. Zaletą tego leku jest niska absorpcja przez układ krwionośny, co minimalizuje skutki uboczne.
Metronidazol: Metronidazol to chemioterapeutyk z grupy pochodnych imidazolu o działaniu bakteriobójczym i pierwotniakobójczym. Metronidazol jest skuteczny wobec wielu szczepów beztlenowych bakterii i pierwotniaków, lecz nie jest aktywny wobec bakterii tlenowych ani względnie beztlenowych. Działanie metronidazolu w komórkach wrażliwych bakterii i pierwotniaków prowadzi do uszkodzenia kwasu nukleinowego DNA, czego konsekwencją jest śmierć komórek drobnoustrojów.
Neomycyna: Neomycyna, będąca częścią grupy aminoglikozydów, to antybiotyk, który wykazuje silne działanie bakteriobójcze. Neomycyna działa na bakterie Gram-ujemne, zaburzając proces biosyntezy białek w komórkach bakteryjnych. Lek ten bardzo słabo wchłania się z przewodu pokarmowego. Stosowany jest często w celu wyjałowienia przewodu pokarmowego.
Prokinetyki
Leki prokinetyczne, w zależności od swojego mechanizmu działania, wspomagają perystaltykę jelit, poprawiając proces trawienia i wypróżniania. Prokinektyki to preparaty, które znajdują zastosowanie głównie w leczeniu zaburzeń funkcji motorycznej przewodu pokarmowego. Znane i stosowane od dawna, poprzez odpowiednie mechanizmy neurohumoralne wpływają na pobudzenie motoryki przewodu pokarmowego, przede wszystkim górnego odcinka – perystaltyki przełyku, przyspieszenie opróżniania żołądka i skrócenie czasu pasażu jelitowego. W procesie regulacji neurohumoralnej motoryki przewodu pokarmowego główną rolę odgrywają acetylocholina, a także serotonina i dopamina.
- Itopryd (Zirid®, Prokit®): Jest antagonistą receptora dopaminowego D2 i inhibitorem acetylocholinesterazy. Charakteryzuje się minimalnym ryzykiem interakcji lekowych i dobrą tolerancją.
- Cyzapryd (Gasprid®): Działa jako agonista receptora serotoninowego 5-HT4. Jego stosowanie wymaga szczególnej ostrożności z powodu ryzyka poważnych działań niepożądanych, zwłaszcza kardiologicznych.
- Metoklopramid: Choć był stosowany przewlekle, obecnie jest wycofany z tego zastosowania z powodu wielu działań niepożądanych, w tym groźnych powikłań neurologicznych.
- Erytromycyna: Wykazuje właściwości prokinetyczne jako agonista receptora motyliny. Stosowana przed gastroskopią ułatwia opróżnianie żołądka z krwi i skrzepów.
- Trimebutyna (Debretin®, Debridat®, Tribux®, Ircolon®): Wykazuje właściwości prokinetyczne poprzez wpływ na receptory opioidowe μ i δ.
- Iberogast: Jest złożonym preparatem ziołowym, także wykazującym właściwości prokinetyczne.
Probiotyki
Probiotykoterapia w leczeniu Zespołu Przerostu Bakteryjnego stanowi obszar, który wymaga dalszych badań i indywidualnego podejścia do każdego przypadku. Różnice w skuteczności i potencjalne ryzyko powinny być uwzględniane przy doborze odpowiednich probiotyków. W kontekście braku jednoznacznych wytycznych, ważne jest, aby decyzje terapeutyczne były podejmowane w oparciu o aktualną wiedzę i indywidualne potrzeby pacjenta, przy jednoczesnym monitorowaniu ewentualnych zmian w przebiegu SIBO pod wpływem probiotykoterapii.
Dietoterapia w leczeniu SIBO, czyli FODMAP HIT
Po zakończeniu leczenia warto wprowadzić tymczasowo dietę eliminacyjną Fodmap i HIT. Wielu pacjentów ze zdiagnozowanym SIBO boryka się z nietolerancją histaminy HIT. Warto nadmienić, że sama histamina, jako hormon tkankowy pełni w naszym organizmie szereg istotnych funkcji i jedynie brak równowagi między wytwarzaniem tej aminy, a zdolnością do jej redukcji może skutkować występowaniem dokuczliwych objawów. Najczęstsze objawy nietolerancji histaminy ze strony przewodu pokarmowego to biegunki, wzdęcia, kolki brzuszne czy zgaga. Dlatego połączenie powszechnie znanego od lat protokołu diety Low Fodmap z protokołem diety HIT przynosi najkorzystniejsze efekty w dietoterapii.
To co łączy te dwa protokoły, to fakt, iż składają się z dwóch faz: fazy ścisłej eliminacji oraz fazy reintrodukcji polegającej na stopniowym wprowadzaniu wyeliminowanych grup produktów.
Zacznijmy od pojęcia FODMAP: Fermentable Oligosaccharides, Disaccharides, Monosaccharides and Polyols (Fermentujące Oligosacharydy Disacharydy Monosacharydy i Poliole). Węglowodany fermentujące, słabo wchłaniane o wysokim ciśnieniu osmotycznym.
FODMAP polega na wykluczeniu z codziennego jadłospisu węglowodanów i ich pohodnych alkoholowych, które są słabo przyswajane przez jelito cienkie, a fermentując stają się pokarmem dla bakterii powodujących dolegliwości takie jak uporczywe wzdęcia, kolki brzuszne czy biegunki.
Jakie pokarmy należy wyeliminować w diecie FODMAP?
- Oligosacharydy
Należą do nich między innymi fruktany (pszenica, topinambur, czosnek, cebula, buraki, brukselka, brokuły, dynia ) i galaktany (warzywa strączkowe). - Disacharydy
To przede wszystkim laktoza, cukier mleczny (wszystkie przetwory mleczne nie oznaczone jako bezlaktozowe) i sacharoza (cukier stołowy). - Monosacharydy
To glukoza, galaktoza i fruktoza. Spośród nich najwięcej problemów przysparza fruktoza, czyli cukier prosty występujący głównie w owocach. Szczególnie skoncentrowana jest w sokach owocowych i owocach suszonych. Szczególnie ważne jest, by wyeliminować produkty, które zawierają więcej fruktozy niż glukozy (fruktoza jest wówczas gorzej wchłaniana), takie jak jabłka, mango, arbuzy, wiśnie, miód czy syrop glukozowo-fruktozowy. - Poliole
To np: ksylitol, mannitol, sorbitol. Różnego rodzaju poliole znajdziemy w produktach takich jak.: jabłka, morele, wiśnie, jeżyny, brzoskwinie, grzyby, seler, kalafior czy awokado; także w produktach przetworzonych i zbożach.
HIT polega na wykluczeniu z codziennego jadłospisu produktów poddanych fermentacji; długodojrzewających oraz produktów wpływających na wzrost tzw. endogennej histaminy w organizmie.
Jakie pokarmy należy wyeliminować w diecie HITw pierwszej kolejności?
- owoce morza, wędzone ryby
- dojrzewające, suszone mięso
- dojrzewające sery
- produkty fermentowane i kiszone: maślanka, kefir, kiszone ogórki, kapusta
- cytrusy, truskawki
- pomidory, bakłażan, awokado
- kakao
- pszenica, drożdże
- strączki
- wino, piwo, szampan
Protokół dietetyczny składa się z dwóch faz.
- Pierwsza trwa około 6-8 tygodni i polega na unikaniu produktów bogatych w FODMAP i HIT.
- Druga faza tzw. reintrodukcji jest znacznie dłuższa i zależy od osobniczej tolerancji produktów wprowadzanych z powrotem do diety. Nowe pokarmy należy wprowadzać pojedynczo, najlepiej raz na kilka dni, obserwując reakcję organizmu. Pamiętaj, nie powinno się zbytnio przedłużać stosowania ścisłej diety eliminacyjnej, ponieważ eliminacja wielu produktów stwarza ryzyko wystąpienia niedoboru cennych dla naszego zdrowia składników odżywczych, w tym białka, błonnika, witamin i minerałów.
W zespole przerostu bakteryjnego (SIBO), kombinacja farmakoterapii i dietoterapii opartej na produktach Low FODMAP stanowi kompleksowe podejście do leczenia. Współpraca pacjentów z lekarzem oraz dietetykiem jest kluczowa dla osiągnięcia skutecznych i długotrwałych rezultatów. Dążenie do równowagi między farmakoterapią, a dietą może przynieść ulgę pacjentom i poprawić ich jakość życia. Ryfaksymina alfa, jako niewchłanialny z przewodu pokarmowego eubiotyk, wydaje się obiecywać rewolucję w leczeniu chorób wynikających z dysbiozy mikrobioty jelitowej. Jego wielokierunkowe działanie, sprawia, że może on być kluczowym elementem terapii przyczynowej. Doprowadzanie do stanu eubiozy za pomocą ryfaksyminy alfa staje się więc obecnie obszarem wielu badań i nadzieją dla pacjentów z zaburzeniami czynnościowymi oraz chorobami zapalnymi jelit. Należy zdecydowanie pamiętać, że choć leczenie i dieta mogą nam umożliwić wyciszenie wielu przykrych dolegliwości, zawsze powinniśmy szukać przyczyn stanu, w jakim się znaleźliśmy.
Jeśli masz zdiagnozowane SIBO, skontaktuj się z nami - od lat prowadzimy pacjentów z dolegliwościami ze strony przewodu pokarmowego.
Możesz także skorzystać z naszych gotowych planów żywieniowych i diety - przygotowane przez nas diety FODMAP + HIT znajdziesz TUTAJ
Autor: dietetyk kliniczny FoodMed Centrum Aleksandra Majsnerowska
Źródła:
https://gastroenterologia-praktyczna.pl/a5285/Rola-prokinetykow-w-leczeniu-wybranych-chorob-gornego-odcinka-przewodu-pokarmowego.html/m336
https://journals.viamedica.pl/gastroenterologia_kliniczna/article/view/40607
https://www.mp.pl/pacjent/leki/lek/39289,Neomycinum-TZF-tabletki
https://www.mp.pl/pacjent/leki/subst.html?id=596
https://www.mp.pl/pacjent/leki/lek/91888,Metronidazol-Polpharma-tabletki
https://www.termedia.pl/Zespol-rozrostu-bakteryjnego-SIBO-Jak-go-diagnozowac-i-leczyc-w-praktyce-lekarza-rodzinnego-w-swietle-nowych-wytycznych-,98,46669,1,0.html
Czy migrena ma płeć? Związek migren z gospodarką hormonalną kobiety
Związek migren z gospodarką hormonalną kobiety
Migrena uznawana jest za jeden z najczęściej występujących rodzajów bólów głowy, pojawiających się okresowo przez większą część życia człowieka. Co ciekawe, pierwszy epizod migrenowy pojawia się częściej u ludzi młodych (przed 40 rokiem życia). Migrena objawia się najczęściej jednostronnym bólem głowy trwającym od kilku do kilkudziesięciu godzin. Bólowi temu mogą towarzyszyć inne objawy, takie jak nudności, wymioty, wrażliwość na światło, zapachy, czy nadmierny hałas. Diagnostyka migren odbywa się w oparciu o kryteria kliniczne, opracowane przez Komitet Klasyfikacji Bólów Głowy Międzynarodowego Towarzystwa Bólów Głowy. Terapia migren obejmuje zarówno leczenie farmakologiczne, jak i skuteczną identyfikację czynników wyzwalających napady, takich jak dieta, przemęczenie, stres, czy niektóre leki. U podłoża migren może leżeć m.in. niedobór DAO i nadwrażliwość na niektóre aminy biogenne np. na histaminę.
Migreny a gospodarka hormonalna
Migreny występują niemal trzykrotnie częściej u kobiet, niż u mężczyzn. Jest to w dużym stopniu związane z gospodarką hormonalną i zmianami stężeń hormonów w ciągu całego życia kobiety. Analizując zależność między wiekiem kobiet, a częstością występowania migren oraz ich obrazem klinicznym możemy zauważyć, że oba te czynniki są mocno związane z przełomowymi momentami w rozwoju płciowym kobiety – okresem dojrzewania, okresem maksymalnej płodności oraz okresem przekwitania.
Migrena miesiączkowa
W czasie cyklu menstruacyjnego dochodzi do znacznych fluktuacji stężeń hormonów, co dla kobiet, u których występują migreny miesiączkowe jest kluczowym czynnikiem wyzwalającym wystąpienie migreny. W medycznej nomenklaturze wyróżniamy dwa rodzaje migren miesiączkowych: czystą migrenę miesiączkową oraz migrenę związaną z krwawieniami miesiączkowymi. Pierwszy rodzaj cechuje się występowaniem migren wyłącznie w okresie miesiączki, drugi zaś – dotyczy tych kobiet, u których migreny pojawiają się zarówno w czasie krwawienia, jak i na innych etapach cyklu menstruacyjnego. Za główną przyczynę występowania migren miesiączkowych uznaje się gwałtowny spadek stężenia estrogenów, który następuje pod koniec fazy lutealnej, tuż przed samą miesiączką. Pierwszym dowodem potwierdzającym tę tezę był eksperyment przeprowadzony w 1972, w którym domięśniowe podanie walerianianu estradiolu tuż przed miesiączką, znacząco opóźniło wystąpienie migreny.
Sugeruje się, że jedną z przyczyn wspomnianej wyżej zależności może być wpływ spadku stężenia estrogenów na wzrost przepuszczalności ścian naczyń krwionośnych dla związków o charakterze prozapalnym, w tym prostaglandyn. Warto nadmienić, że stężenie prostaglandyn wzrasta niemal trzykrotnie w fazie lutealnej cyklu menstruacyjnego. Co więcej, inhibitory prostaglandyn oraz leki o charakterze przeciwzapalnym wykazują znaczną skuteczność w leczeniu migren miesiączkowych.
Fluktuacje stężeń estrogenów w istotny sposób wpływają także na pracę układów neuroprzekaźników zaangażowanych w patofizjologię migreny, w tym układ serotoninergiczny. Jest to o tyle istotne, że estrogeny regulują ekspresję genów receptorów serotoninowych, zwiększają produkcję i zmniejszają rozkład serotoniny, co w konsekwencji działa ochronnie na układ nerwowy i zmniejsza ryzyko wystąpienia bólów głowy. Estrogeny regulują działanie układu neuroendokrynnego także poprzez wpływ na pracę receptorów opioidowych. Spadek stężenia hormonów w fazie lutealnej zmniejsza aktywność układów opioidowych, zwiększając tym samym podatność na ból. Warto nadmienić, że wysokie stężenia estrogenów regulują ekspresję wielu innych związków o działaniu antynocyceptywnym, odgrywających rolę w etiologii migren, w tym m.in. neuropeptydu Y, wazopresyny, czy prolaktyny.
Czy menopauza zwiększa częstość migren?
Z wiekiem częstość występowania migren związanych z wahaniami hormonów zmniejsza się, choć u wielu kobiet dzieje się to relatywnie dość późno. Wzrost częstości występowania migren można zauważyć w okresie premenopauzalnym, w którym dochodzi do znacznych fluktuacji stężeń hormonów, głównie estrogenów. Choć jest to ściśle związane ze znacznym rozregulowaniem cyklu menstruacyjnego, warto pamiętać, że tym hormonalnym zmianom towarzyszy wiele dolegliwości sprzyjających występowaniu bólów głowy: bezsenność, zaburzenia termoregulacji, nadpotliwość, skoki ciśnienia, gorsza odpowiedź na stres. Stosowanie hormonalnej terapii zastępczej ma bardzo różnorodny wpływ na częstość występowania migren, zwłaszcza u kobiet bardzo wrażliwych na egzogenne estrogeny. Stabilizacja hormonalna pojawiająca się po menopauzie, z reguły korzystnie wpływa na częstość występowania migren, zwłaszcza jeśli ich podłoże było ściśle związane z wahaniami stężeń estrogenów. Pomenopauzalny wzrost częstości i intensywności występowania bólów głowy dotyczy najczęściej tych kobiet, u których okres przekwitania pojawił się dość szybko lub menopauza została wywołana chirurgicznie.
Bibliografia:
1. Rossella E Nappi i in. : Role of Estrogens in Menstruan Migraine, Cells, 2022 Apr 15;11(8):1355
2. Maasumi K.; Tepper S.; Kriegler J.: Menstrual Migraine and Treatment Options: Review, Headache, 2017 Feb;57(2):194-208
3. Todd C.; Lagman-Bartolome A.; Lay C.: Woman and Migraine: The Role of Hormones, Current Neurology and Neuroscience Reports 2018 May 31;18(7):42
10 zasad diety wegańskiej
Właściwie skomponowana dieta roślinna uznawana jest za jeden z najzdrowszych modeli żywienia. Bogactwo antyoksydantów, witamin i minerałów korzystnie wpływają na pracę organizmu, opóźniają procesy starzenia, zaś duża ilość błonnika pokarmowego stanowi doskonałą pożywkę dla bakterii zasiedlających nasze jelita. Nieprawidłowo zbilansowana i monotonna dieta roślinna może doprowadzić do niedożywienia i wielu problemów zdrowotnych. Sprawdź 10 zasad diety wegańskiej!
Aby cieszyć się zdrowiem na diecie wegańskiej stosuj się do tych prostych 10 zasad.
- Kontroluj ilość białka w diecie.
Białko to jeden z podstawowych makroskładników w diecie, więc jego właściwa podaż każdego dnia jest bardzo ważna dla prawidłowej pracy organizmu. Rezygnacja z produktów zwierzęcych nie musi oznaczać niedoboru białka w diecie, ponieważ produkty roślinne także mogą stanowić bardzo dobre źródło tego składnika pokarmowego. Suche nasiona roślin strączkowych zawierają od 20 do 35g białka w 100g, dzięki czemu stanowią podstawowe źródło tego składnika pokarmowego w diecie roślinnej. Warto, więc, włączać te produkty do codziennego jadłospisu pod postacią past, pasztetów, kotletów, czy dodatków do zup i gulaszów. Ugotowaną fasolę, ciecierzycę, czy soczewicę można także z powodzeniem wykorzystać do wypieku wegańskich ciast i babeczek! Do dobrych źródeł białka w diecie wegańskiej zaliczamy także pełne ziarna zbóż, czyli kaszę gryczaną, ryż brązowy, czy owies, a także tak zwane pseudozboża, czyli amarantus i komosę ryżową. Warto dodać, że amarantus jest także bardzo dobrym źródłem żelaza, czyli pierwiastka deficytowego w diecie roślinnej. Orzechy oraz nasiona, oprócz sporej zawartości nienasyconych kwasów tłuszczowych, zawierają także spore ilości białka. Siemię lniane, sezam i nasiona chia zawierają ponad 20g białka w 100g!
- Jedz dużo surowych warzyw.
Surowe warzywa to bogate źródło antyoksydantów, witamin i minerałów, głównie witaminy C, karotenoidów. Czerwona cebula to doskonałe źródło kwercetyny – związku o silnym potencjale antyoksydacyjnym i właściwościach przeciwzapalnych. Spożywaj duże ilości pomidorów oraz ich przetworów! Zawarty w nich likopen to silny przeciwutleniacz o udowodnionych właściwościach przeciwnowotworowych (nowotwory prostaty, nowotwór szyjki macicy). Ponadto, wysokie spożycie produktów bogatych w likopen działa ochronnie na naczynia krwionośne, serce i wątrobę. Zielone warzywa, zwłaszcza gatunki liściaste zawierają znaczne ilości folianów – związków aktywnie uczestniczących w procesach przemian homocysteiny, witamin z grupy B, czy metylacji DNA. Foliany są kluczowe dla właściwego ukształtowania układu nerwowego dziecka w pierwszym trymestrze ciąży, dlatego każda przyszła mama powinna zadbać o ich odpowiednia podaż. Ponieważ foliany ulegają rozkładowi podczas obróbki termicznej, produkty, które są w nie bogate powinniśmy spożywać na surowo.
- Sięgaj po owoce!
Owoce stanowią bogate źródło substancji o silnych właściwościach przeciwutleniających. Związki te działają ochronnie na naczynia krwionośne, wspomagają naturalne mechanizmy oczyszczania organizmu z toksyn, mają właściwości przeciwnowotworowe i opóźniają pro[1]cesy starzenia. Do najsilniejszych antyoksydantów zaliczmy przede wszystkim polifenole znajdujące się w owocach czerwonych i jagodowych. Potężną bombą antyoksydacyjną jest aronia. Cierpki smak tego owocu świadczy o silnych właściwościach przeciwutleniających zawartych w nim substancji. Sok z owoców aro[1]nii ma działanie farmakologiczne. Związki znajdujące się w owocach aronii wzmacnia[1]ją ściany naczyń krwionośnych, przeciwdziałają rozwojowi miażdżycy i regulują ciśnienie krwi. Do owoców bogatych w polifenole zaliczamy także: borówki, jagody, maliny, granaty. Surowe owoce to także bogate źródło witaminy C, która działa przeciwzapalnie i wspiera pracę układu odpornościowego. Co ciekawe, najlepszym źródłem witaminy C nie są cytrusy, a owoce dzikiej róży! Ponadto, surowe owoce to źródło błonnika, który jest doskonałą pożywką dla bakterii bytujących w naszym przewodzie pokarmowym. Pomimo wielu właściwości prozdrowotnych, owoce nie powinny być spożywane w sposób niekontrolowany, ze względu na dużą zawartość cukrów prostych. Jeśli chcemy uniknąć nagłego wzrostu cukru we krwi po spożyciu porcji owoców, dołączmy do niej orzechy, pestki lub nasiona – zawarte w nich tłuszcze i białka spowolnią wzrost poposiłkowej glikemii.
- Zadbaj o właściwą podaż płynów.
Przyjmuj codziennie minimum 2 litry płynów (w tym wody, herbat, soków, zup itd.) . Podstawowym płynem w Twojej diecie powinna być woda. Pij przynajmniej 1,5 litra wody / dzień. Wybieraj wody średnio- i wysokozmineralizowane, ponieważ stanowią one bogactwo minerałów i doskonale uzupełniają niedobory m.in. wapnia, magnezu, jodu (wody jodowane, np. „Ustronianka”). Nie kupuj wód słodzonych, smakowych i aromatyzowanych! Jeśli masz ochotę na orzeźwiającą wodę z cytryną lub pomarańczą – dodaj cząstki owocu do płynu. Właściwy poziom nawodnienia organizmu gwarantuje skuteczne oczyszczanie organizmu z toksyn i zbędnych produktów przemiany materii, wpływa także na tempo metabolizmu.
- Zadbaj o zdrowe źródło tłuszczów w diecie
Jednonienasycone oraz wielonienasycone kwasy tłuszczowe, zwłaszcza z rodziny Omega 3, opóźniają procesy starzenia oraz pomagają zwalczaniu stresu oksydacyjnego i jego negatywnymi konsekwencjami zdrowotnymi. Odpowiednia podaż nienasyconych kwasów tłuszczowych każdego dnia to ważny element profilaktyki chorób naczyń krwionośnych, tarczycy, nowotworów, cukrzycy oraz chorób przewodu pokarmowego. Produkty bogate w jedno- i wielonienasycone kwasy tłuszczowe, zwłaszcza z rodziny Omega 3:
• oleje roślinne: rzepakowy, lniany, sezamowy,
• oliwa z oliwek,
• awokado,
• migdały, orzechy włoskie.
6. Kontroluj poziom witaminy B12.
Witamina B12 naturalnie występuje jedynie w produktach zwierzęcych, przede wszystkim w jajach, mięsie, serach i rybach. Witamina ta odgrywa kluczową rolę w pracy układu nerwowego, krwiotwórczego, a także odpornościowego. Niedobry objawiają się apatią, pogorszeniem koncentracji, pamięci, zwiększoną drażliwością, bezsennością, a także mrowieniem kończyn. Ponadto, zbyt niska podaż witaminy B12 w istotny sposób odbija się na pracy układu pokarmowego, co może prowadzić do pogorszenia trawienia oraz zaburzeń czynnościowych. Niedobór kobalaminy jest jednak najniebezpieczniejszy dla kobiet w ciąży, ponieważ może skutkować poważnymi, często nieodwracalnymi zaburzeniami rozwojowymi u dzieci. Dlatego monitorowanie poziomu witaminy B12 zarówno w ciąży, jak i w okresie przygotowania do powiększenia rodziny jest tak istotne. Ponieważ w diecie roślinnej brak naturalnych źródeł kobalaminy, zaleca się przyjmowanie tej witaminy w suplementach oraz monitorowanie jej stężenia przynajmniej raz w roku.
7. Wybieraj pełnoziarniste produkty zbożowe.
Pełnoziarniste produkty zbożowe to nie tylko dobre źródło błonnika pokarmowego, ale także prawdziwe bogactwo witamin, minerałów oraz dobre źródło białka. Kasza gryczana oraz ryż brązowy zawierają spore ilości witamin z grupy B (B1, B6); stanowią także dobre źródło cynku i magnezu. Amarantus, oprócz dużej ilości białka, dostarcza sporo żelaza, co czyni go cennym produktem w diecie wegan. Produkty z pełnego ziarna zawierają głównie węglowodany złożone, więc powinny stanowić podstawowe źródło energii w zdrowej, zbilansowanej diecie. Wybieraj:
• produkty z nieoczyszczonej mąki pszennej lub żytniej, w tym pieczywo, makarony
• kaszę gryczaną
• komosę ryżową
• amarantus
• ryż brązowy, ryż basmati
• owies
- Jedz pestki i orzechy.
Pestki i orzechy to prawdziwe superfoods! Zawierają wartościowe, nienasycone kwasy tłuszczowe, minerały oraz spore ilości białka. Sezam to bardzo wartościowy produkt w diecie roślinnej, ponieważ stanowi doskonałe źródło wapnia, żelaza i magnezu. Doskonale sprawdza się jako dodatek do sałatek i kanapek, zarówno w całości, jak i pod postacią tahini – pasty otrzymanej po zmieleniu nasion z dodatkiem oleju sezamowego. Tahini jest także jednym z podstawowych składników hummusu – pasty na bazie ugotowanej ciecierzycy. Nasiona chia, siemię lniane oraz orzechy włoskie to doskonałe źródło nienasyconych kwasów tłuszczowych z rodziny Omega 3, bardzo istotnych w prewencji chorób cywilizacyjnych. Ponadto, siemię lniane zawiera cenną lecytynę, wspomagającą pracę układu nerwowego. Cennym źródłem jednonienasyconych kwasów tłuszczowych, zwłaszcza kwasu oleinowego są migdały, które można spożywać na surowo w ramach przekąski, lub pod postacią masła i mleka migdałowego. Pomimo cennych wartości odżywczych, pestki i nasiona nie powinny być spożywane bez umiaru, ze względu na ich wysoką kaloryczność. 100g tych produktów dostarcza od 450 do 600kcal, więc ich ilość w diecie powinna być kontrolowana.
9. Zadbaj o jelita.
Zaburzenia mikroflory jelitowej mogą być przyczyną poważnych problemów zdrowotnych, takich, jak:
• Zaburzenia trawienia i wchłaniania
• Zaburzenia czynnościowe
• Spadek odporności
• Problemy skórne Jak zadbać o jelita?
• Zadbaj o naturalne probiotyki w swojej diecie, np. kiszonki
• Pamiętaj o błonniku! Jedz dużo surowych warzyw i owoców oraz produktów pełnoziarnistych
• Ogranicz spożycie cukru!
• Nawadniaj się!
• Uprawiaj sport minimum 3 razy w tygodniu!
• Zadbaj o relaks i zdrowy sen!
• Jeśli jest to konieczne – sięgaj po dobre jakościowo probiotyki.
- Przede wszystkim – różnorodność.
Dobrze zbilansowana dieta wegańska to jeden z najzdrowszych modeli żywieniowych. Aby zapewnić podaż wszystkich składników pokarmowych, witamin i minerałów, należy przede wszystkim zadbać o różnorodność produktów. Opieranie diety wyłącznie na kilku wybranych produktach może skutkować powstaniem niedoborów witaminowo-mineralnych, które w dłuższej perspektywie mogą nieść ze sobą wiele niebezpiecznych konsekwencji zdrowotnych. Dieta różnorodna, oparta na produktach uzupełniających się pod kątem wartości odżywczej i zawartości najważniejszych składników pokarmowych zapewnia właściwe wsparcie i rozwój organizmu oraz chroni przed wieloma problemami zdrowotnymi. Ponadto, różnorodność poprawia atrakcyjność diety i pozwala nam w pełni się nią cieszyć.
Jeśli szukasz smacznej, zdrowej i prawidłowo zbilansowanej diety wegańskiej polecamy naszą dietę ze sklepu online. 10 zasad diety wegańskiej.
Skażone ryby – śmiertelne zagrożenie
Skażone ryby na talerzu
Docierają do nas niepokojące informacje na temat skażenia rzeki Odry rtęcią. Miejmy nadzieję, że informacje te nie zostaną potwierdzone, gdyż spożycie żywności zatrutej tym wysoce toksycznym metalem stwarza ogromne zagrożenie dla zdrowia i życia ludzi oraz zwierząt. Niestety obecny stan naszych wód nie jest w najlepszy, o czym od wielu lat alarmują naukowcy i ekolodzy. Polskie rzeki zanieczyszczane się wieloma potencjalnie niebezpiecznymi substancjami pochodzącymi ze ścieków przemysłowych i komunalnych, transportu, rolnictwa tj.: dioksyny, pestycydy, metale ciężkie (metylortęć) itp. Okazuje się, że sporą część zrzutów stanowią nielegalne praktyki przedsiębiorców, ale i samych mieszkańców okolicznych terenów. Do takich zanieczyszczeń może dochodzić również przy udziale bakterii, grzybów czy glonów.
Wróćmy jednak to samej rtęci.
Rtęć to metal, występujący w przyrodzie w różnych postaciach chemicznych i fizycznych. Niestety jego wydobycie stanowi jedno z największych źródeł zanieczyszczenia środowiska. W przyrodzie krążenie rtęci pochodzenia naturalnego w postaci pary ma istotny wpływ na jej zawartość w glebie i wodzie. Rtęć elementarna, która znajduje się w wodzie, po utlenieniu tworzy związki do rtęci dwuwartościowej. Pod wpływem różnych czynników biologicznych, a także reakcji chemicznych powstają związki metylo i dimetylortęciowe.
Skąd w rybach tyle rtęci?
Głównym źródłem zanieczyszczenia gleb i wód rtęcią jest przemysł, w tym związany ze spalaniem ropy naftowej oraz węgla, stosowanie niektórych pestycydów w rolnictwie oraz ścieki komunalne. Zatem emisja przemysłowa związków rtęci do rzek może być źródłem śmiertelnych zatruć u ludzi spożywających ryby, zawierające metylortęć.
Rtęć wchłania się u ryb poprzez układ pokarmowy i skrzela. Metylacja rtęci zwiększa zdolność do pokonywania bariery komórkowej, a więc w organizmach wodnych znajduje się tzw. metylortęć. Ponieważ jej biologiczny okres półtrwania wynosi kilkaset dni, im starsza ryba tym więcej w niej rtęci. Niestety drapieżne ryby mogą kumulować ją nawet kilkadziesiąt lat. Zgromadzona rtęć w rybach oraz ptactwie z obszarów zatrutych rtęcią stanowi ogromne zagrożenie dla środowiska i ludzi.
Toksyczne działanie rtęci
Toksyczne działanie na organizm człowieka wywiera przede wszystkim postać zmetylowana, która z łatwością gromadzi się w mózgu i nerkach. Choć w nerkach kumuluje się w największym stopniu, to znacznie większe uszkodzenia występują w ośrodkowym układzie nerwowym. Rtęć z łatwością przenika przez barierę krew-mózg i łożysko. Dlatego też jest szczególnie niebezpieczna dla rozwijającego się organizmu, już w życiu płodowym.
Zatrucia ostre i przewlekłe
Ostre zatrucia występują bardzo rzadko i dotyczą przede wszystkim osób narażonych na zatrucia parami rtęci. Narządem krytycznym są płuca, a objawami są m.in.: zapalenie oskrzeli i płuc, krwotoczne zapalenie jelit, ślinotok, niewydolność krążenia.
Przewlekłe zatrucia rtęcią mogą dotyczyć osób narażonych na kilkutygodniową, a nawet kilkuletnią ekspozycję na niewielkie ilości tego metalu.
Objawy kliniczne przewlekłego zatrucia:
- Zapalenie błony śluzowej dziąseł
- Wypadanie zębów
- Wzmożony dermografizm
- Bóle głowy
- Bóle kończyn
- Zaburzenia snu
- Zaburzenia pamięci i koncentracji
- Drżenie kończyn
- Wzmożona pobudliwość nerwowa
- Zaburzenia móżdżkowe
- Polineuropatie
- Encefalopatie
- Niezborność chodu
- „ Drżące pismo”
Czy warto jadać ryby?
Dobrej jakości ryby powinniśmy jadać ze względu na doskonałe źródła białka i kwasów Omega-3, pełniących w naszych organizmach bardzo ważne funkcje.
Kwasy Omega-3 wykazują działanie przeciwzapalne, przeciwzakrzepowe, przeciwmiażdżycowe, biorą udział w metabolizmie neuroprzekaźników oraz regulują gospodarkę lipidową. Kwasy DHA odpowiadają m.in. za rozwój mózgu i komórek nerwowych u dzieci. Specjaliści od żywienia rekomendują spożycie 2 porcji ryb w tygodniu.
Jednak z uwagi na liczne zagrożenia dbajmy o jakość spożywanych ryb. Czytajmy etykietki i wybierajmy ryby certyfikowane, które posiadają oznaczenie MSC lub ASC.
Ograniczajmy spożycie ryb drapieżnych tj.: tuńczyk, miecznik oraz ryb hodowlanych tj.: Łosoś i Panga.
Dietoterapia w endometriozie
Współczesne warunki środowiskowe takie jak: zanieczyszczenia środowiska, nieprawidłowa dieta bogata w duże ilości cukrów prostych i dodatków do żywności, długotrwały i przewlekły stres, sprzyjają rozwojowi chorób zapalnych wśród młodych ludzi.
Endometrioza to choroba ginekologiczna, której patogeneza do dziś nie jest do końca wyjaśniona. Choroba ta diagnozowana jest najczęściej u kobiet w wielu rozrodczym i związana jest w występowaniem błony śluzowej trzonu macicy poza jej naturalnym umiejscowieniem. Ogniska zapalne tkanek podobnych do endometrium zlokalizowane są w otrzewnej poza macicą. Najczęstszymi objawami endometriozy są bóle w okolicy miednicy, skurcze jelit, biegunki na przemian z zaparciami, bolesność podczas oddawania moczu czy krwiomocz. Niestety choroba ta diagnozowana jest co raz częściej u co raz młodszych kobiet i wiązać się może z niepłodnością.
Histamina, a hormony płciowe
Jednym z czynników ryzyka endometriozy jest długotrwała ekspozycja na estrogeny. Dzieje się tak dlatego, iż to właśnie estrogeny przyczyniają się do ciągłego wzrostu niewłaściwie umieszczonych komórek endometrium. Estrogeny mogą pobudzać komórki tuczne do produkcji histaminy, ale i mogą obniżać aktywność poziomu DAO, jednego z dwóch głównych enzymów biorących udział w rozkładzie histaminy. Histamina to hormon tkankowy występujący w licznych komórkach, regulujący wiele funkcji w organizmie za pośrednictwem receptorów. Amina ta uwalniana jest za pośrednictwem różnych czynników immunologicznych i nieimmunologicznych tj.: alergia IgE-zależna, stres, dieta obfitująca z aminy biogenne, dysbioza jelitowa, zaburzenia metylacji i związane z nią niedobory witamin z grupy B itp. Oczywiście sama histamina nie jest nam groźna, jednak jej długotrwale utrzymujący się nadmiar, już TAK.
Wiemy, że histamina jest jednym z mediatorów stanu zapalnego. A więc jasne jest, ze przewlekły stan zapalny związany jest długotrwałym, wysokim stężeniem histaminy w organizmie. Okazuje się również, że istnieje związek między nasileniem zespołu bólowego, a poziomem histaminy we krwi obwodowej u pacjentek z endometriozą. Dlatego chorując na endometriozę warto diagnozować się również w kierunku nietolerancji histaminy.
Objawy HIT, a endometrioza
Niestety to my kobiety najczęściej cierpimy z powodu nietolerancji histaminy HIT ( histamine intolerance). Choć uznaje się, że nietolerancja ta dotyczy ok. 1% ludzi na świecie, z wieloletniego doświadczenia klinicznego wiem, że do tej pory nie jest powszechnie i prawidłowo diagnozowana. Najczęstszymi objawami jej nadmiaru w organizmie są: migrenowe bóle głowy, mdłości, bezsenność, nadpotliwość, tachykardia, pokrzywka, katar, zgaga, biegunka, wzdęcia, choroba lokomocyjna, łysienie, zimne dłonie i stopy czy silne bóle menstruacyjne. Oczywiście o samej nietolerancji możesz przeczytać a moim wpisie na blogu https://foodmedcentrum.pl/nietolerancja-histaminy-hit/.
Dieta przeciwzapalna HIT w endometriozie
Wiemy też, że nasza codzienna dieta, aby była zdrowa, powinna charakteryzować się wysokim potencjałem antyoksydacyjnych oraz przeciwzapalnym. Na talerzu powinny dominować świeże warzywa i owoce, produkty wysokobiałkowe, bogate w błonnik pokarmowy czy dobrej jakości nienasycone tłuszcze. Warto również wykluczać produkty alergizujące i nietolerowane, zawierające duże ilości cukrów prostych, wysokoprzetworzone zawierające konserwanty i dodatki do żywności. Dieta przeciwzapalna HIT to dieta eliminująca także wszelkie produkty długodojrzewające, fermentowane oraz te, które mogą pobudzać własne komórki do nadmiernego wyrzutu histaminy np. salicylany, leki czy alkohol. Dieta ta w szybkim czasie może przyczynić się do obniżenia poziom mediatorów zapalnych, a tym samym złagodzenia uporczywych objawy nietolerancji histaminy.
Jeśli zauważasz u siebie niepokojące objawy wiec, że poziom histaminy możesz kontrolować nie tylko poprzez kontrolę spożywanych amin biogennych, fitoestrogenów, ale również poprzez redukcję stresu, odpowiednie nawodnienie oraz odpowiednią ilość snu, zadbanie o metylację i zdrowie jelit. Ważne także abyś kontrolowała poziom homocysteiny i witamin z grupy B, dbała po prawidłową podaż cynku oraz kwasów Omega-3. Postaw na umiarkowaną aktywność fizyczną, jogę lub pilates. Zadbaj o relaks i równowagę w życiu emocjonalnym. Nasza autorska dieta HIT charakteryzuje się silnym potencjałem antyoksydacyjnym oraz niską zawartością produktów wysokohistaminowych oraz tych, które mogą wpływać na komórkowy jej wzrost w organizmie. Bądź kobietą HIT.
Na kryształki najlepsza witamina C i wiśnie
Nieprawidłowy styl życia, nadmierne spożywanie alkoholu czy niewłaściwa dieta bogata w żywność wysoko przetworzoną, prowadzić mogą do wielu chorób o podłożu zapalnym. Jednym z procesów zapalnych jest podwyższony poziom kwasu moczowego, który odkłada się w nerkach lub w stawach, tworząc kryształki soli, tzw. kryształy moczanu sodu. Proces zapalny stawów i towarzyszący mu ból to tzw. dna moczanowa, spowodowana nadmiernym stężeniem kwasu moczowego we krwi, powstałym jako wynik zaburzeń przemiany materii, a dokładniej nieprawidłowości rozpadu puryn. Puryny zaś to aromatyczne związki organiczne produkowane przez organizm, a także dostarczane wraz z pożywieniem.
Przyczyny dny moczanowej
Hiperurykemię stwierdza się, gdy stężenie kwasu moczowego we krwi przekracza 7 mg% (420 μmol/l). Jej przyczyny mogą być pierwotne (genetyczne) lub nabyte, najczęściej związane są z nieprawidłowym sposobem odżywiania. Powstawaniu dny moczanowej sprzyja również stosowanie głodówek, gwałtowne odchudzanie, otyłość, intensywny wysiłek fizyczny oraz nadmierne spożycie produktów bogatych w puryny. Interwencja dietetyczna polega na obniżeniu stężenia kwasu moczowego poprzez ograniczenie podaży związków purynowych z pokarmów.
Puryny w żywności
Najwięcej puryn znajduje się w drożdżach browarniczych, zatem w terapii dny moczanowej nie zaleca się spożywania napojów alkoholowych, a zwłaszcza piwa. Do produktów niewskazanych w diecie zalicza się produkty tj.: mięso wieprzowe, boczek, dziczyznę, cielęcinę, gęsinę, podroby, salceson, salami, słoninę, smalec, wędzone ryby, śledzie, pstrągi, szproty, sardynki, owoce morza, rosoły i zupy gotowane na wywarach, grzyby (z wyjątkiem kurek), cukier spożywczy i wyroby cukiernicze oraz niektóre warzywa tj.: szparagi, kalafior, brukselka, szpinak, papryka czy por.
A co ze strączkami?
W dotychczasowych zaleceniach rośliny strączkowe, ze względu na dużą zawartość puryn, nie były zalecane w diecie osób cierpiących na dnę moczanową. Okazuje się jednak, że spożywanie strączków tj.: fasola, groch, soczewica, nie wpływa istotnie na zwiększenie stężenia kwasu moczowego we krwi. Dzieje się tak dlatego, iż produkty odzwierzęce i roślinne różnią się rodzajem oraz biodostępnością puryn. Zatem nie ma potrzeby ograniczania w diecie tych roślinnych źródeł białka.
Dieta w dnie moczanowej
Osoby cierpiące na dnę moczanową powinny zwiększyć podaż płynów do ok. 3 litrów na dobę, aby skutecznie pozbywać się nadmiaru kwasu z organizmu. Nadwaga i otyłość zwiększają ryzyko wystąpienia ataku dny moczanowej, dlatego tak ważna jest kontrola wagi u osób dotkniętych chorobą.
W diecie nie może zabraknąć dużej ilości surowych warzyw i owoców, naturalnie bezglutenowych zbóż oraz przeciwzapalnych dodatków do potraw, przypraw i ziół tj.: kurkuma, imbir, skrzyp polny, pokrzywa, estragon, liść laurowy, gorczyca, lubczyk, jesion, czarci pazur. Zwiększone spożycie witaminy C oraz właściwa jej suplementacja usprawnia wydalanie kwasu moczowego z organizmu poprzez zwiększenie tempa filtrowania jego do moczu przez nerki oraz zapobieganiu jego ponownemu wchłonięciu. Najlepsza witamina C jest silnym przeciwutleniaczem niwelującym stres oksydacyjny, nasilony w stanach zapalnych organizmu.
Masz kryształki, jedz wiśnie
Wiśnie to bogate źródło witaminy C i A oraz znakomite źródło flawonoidów m.in.: antocyjanów, dzięki którym zawdzięczają ciemnoczerwony kolor. Dzięki dużej zawartości substancji sprzyjających hamowaniu enzymów biorących udział w tworzeniu kryształków kwasu moczowego, zmniejszają objawy stanu zapalnego. A to właśnie stan zapalny odpowiada między za powstawanie charakterystycznego, silnego bólu. Substancje zawarte w wiśniach porównuje się nawet do powszechnie stosowanych, silnych leków przeciwzapalnych i przeciwbólowych. Poza tym wiśnie chronią układ krążenia i serce przed chorobami, usuwają toksyny i metale ciężkie, skutecznie odtruwając organizm. Aby uniknąć uporczywych ataków dny moczanowej należy spożywać ok. 250g wiśni dziennie, natomiast podczas ataków warto zwiększyć ich spożycie do ok. 450g.
Zespół jelita drażliwego - czy na pewno?
Zespół Jelita Drażliwego jest obecnie jedną z najczęściej diagnozowanych chorób układu pokarmowego. Jak wiadomo etiopatogeneza wielu zaburzeń czynnościowych nie jest nadal do końca poznana. Do zaburzeń czynnościowych przewodu pokarmowego zaliczamy dolegliwości takie jak zaparcia, biegunki, skurcze, bóle brzucha, spowolniony pasaż jelitowy, odbijanie, ciężkość poposiłkowa czy nudności. W schorzeniach czynnościowych przewodu pokarmowego istotnym elementem diagnostyki jest ich różnicowanie z dolegliwościami związanymi z dysbiozą jelitową, przerostami grzybiczymi, nietolerancją histaminy HIT nadwrażliwościami pokarmowymi czy celiakią. Należy pamiętać, iż objawy takie jak bóle brzucha, biegunki, niestrawność, pełność poposiłkowa, odbijanie czy refluks żołądkowo-jelitowy mogą być również związane z przerostem bakteryjnym jelita cienkiego SIBO (Small Intestinal Bacterial Overgrowth).
W celu diagnozowania przerpstu bakteryjnego SIBO zaleca się wykonanie testu wodorowego lub wodorowo-metanowego.
Zgodnie z obowiązującymi zaleceniami, w leczeniu zespołu jelita drażliwego należy zwrócić szczególną uwagę na rolę dietoterapii, a w szczególności na eliminację produktów nasilających procesy fermentacji w jelitach (tzw. dieta low FOODMAP). Należy jednak pamiętać, że ta interwencja dietetyczna polega jedynie na łagodzeniu istniejących objawów, ale, bez właściwej diagnostyki i zidentyfikowania źródła problemu, stanowi jedynie rozwiązanie tymczasowe.
W ostatnim czasie istotną rolę w występowaniu wielu schorzeń przewodu pokarmowego przypisuje się niekorzystnym zmianom w mikrobiomie jelitowym, a celowana probiotykoterapia znajduje coraz częściej zastosowanie także u chorych, którzy mają zespół jelita drażliwego i wydaje się być istotnym elementem terapii zaburzeń czynnościowych.
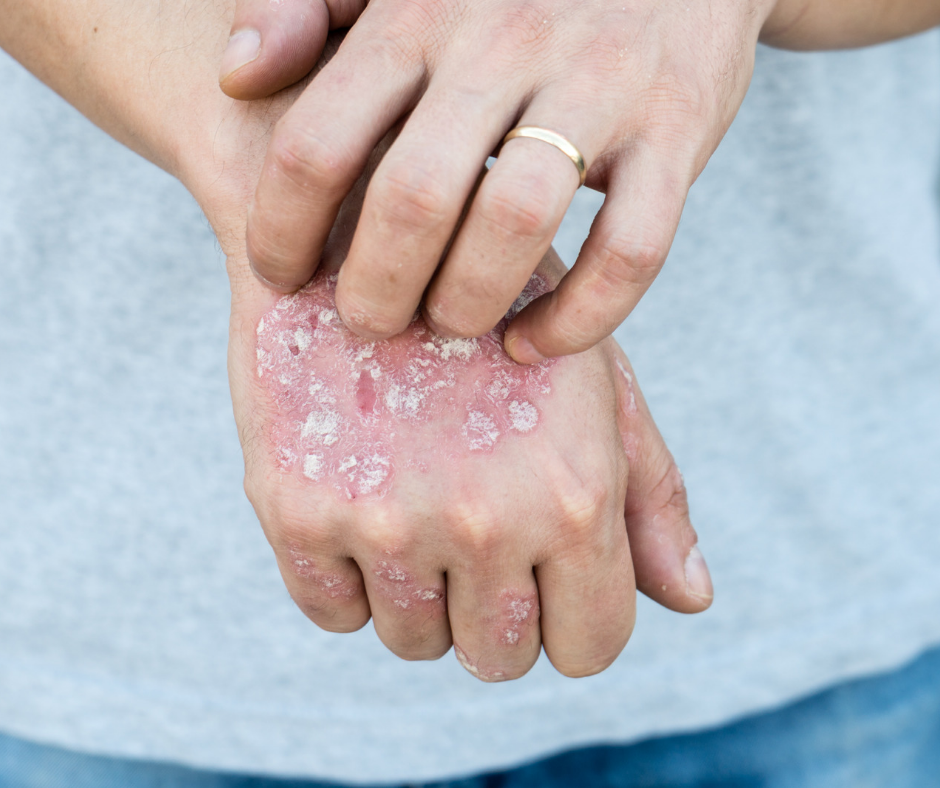
Dieta przeciwzapalna HIT w łuszczycy
Łuszczyca – choroba ogólnoustrojowa
Łuszczyca, jedna z najczęściej diagnozowanych chorób skóry, od lat stanowi obiekt intensywnych badań. Dzięki postępom w naukach medycznych wiadomo, że łuszczyca nie ogranicza się jedynie do problemów dermatologicznych, lecz jest schorzeniem ogólnoustrojowym, które silnie wpływa na metabolizm i stan zapalny całego organizmu. Kluczową rolę w jej etiopatogenezie odgrywają zaburzenia immunologiczne, w których dominują limfocyty Th1 i Th17 oraz cytokiny prozapalne. Powiązania między przewlekłym stanem zapalnym, insulinoopornością, otyłością i chorobami układu sercowo-naczyniowego podkreślają wielowymiarowy charakter tej choroby.
Oprócz predyspozycji genetycznych, istotny wpływ na przebieg choroby mają czynniki środowiskowe, w tym dieta. Coraz więcej badań wskazuje, że dieta przeciwzapalna może odgrywać znaczącą rolę w zmniejszaniu nasilenia objawów łuszczycy oraz wydłużaniu okresów remisji. Poniżej omówiono kluczowe elementy diety terapeutycznej.
Dieta w łuszczycy i jej rola
Predyspozycje genetyczne determinują wystąpienie łuszczycy, jednak to warunki środowiskowe wpływają na ujawnienie się zmian chorobowych. Dieta w łuszczycy, czyli przeciwzapalna, ze zwiększoną podażą kwasów omega-3, witaminy A, beta karotenu oraz z ograniczeniem cukrów prostych, mięsa, nabiału i glutenu znacznie łagodzi zmiany chorobowe i wydłuża okres remisji.
Dieta w łuszczycy ograniczająca spożycie kwasu ARA arachidonowego (duże spożycie produktów odzwierzęcych) prowadzi do obniżenia prozapalnego leukotrienu B4.
Istnieją teorie, ze dieta wegetariańska - wegańska może poprawić przebieg choroby w wyniku poprawy profilu eikozanoidowego, a także z powodu wyrównania niedoborów potasu, co prowadzi do większej biosyntezy kortyzolu, mającego działanie przeciwzapalne.
U pacjentów z otyłością należy wprowadzić dietę niskoenergetyczną w celu obniżenia BMI. Zmniejszenie masy ciała już o 5-10% poprawia odpowiedź terapeutyczną zmian łuszczycowych na leczenie cyklosporyną u pacjentów otyłych. Stosowanie diety niskoenergetycznej wpływa na wydłużenie remisji zmian łuszczycowych po skutecznym leczeniu metotreksatem.
Główne założenia diety przy łuszczycy
Redukcja spożycia produktów prozapalnych
- Kwas arachidonowy (ARA): Znajdujący się w produktach odzwierzęcych (np. tłuste mięsa, nabiał), ARA jest prekursorem leukotrienu B4 – silnego mediatora stanu zapalnego. Ograniczenie spożycia ARA zmniejsza nasilenie procesów zapalnych.
- Tłuszcze nasycone: Obecne głównie w przetworzonej żywności i mięsie, podnoszą poziom insuliny oraz IGF-1, co może nasilać stan zapalny.
2. Zwiększenie podaży kwasów Omega-3
Kwasy tłuszczowe Omega-3, dostępne w rybach, oleju lnianym czy algach, wykazują silne działanie przeciwzapalne. Badania wskazują, że odpowiedni stosunek Omega-3 do Omega-6 (np. 2:1) zmniejsza nasilenie zmian łuszczycowych. Omega-6, obecne w olejach roślinnych (np. słonecznikowy), powinny być ograniczone.
Dieta o niskim indeksie glikemicznym (IG)
W chorobach skóry bardzo korzystną interwencją żywieniową jest zastosowanie diety z ubogowęglowodanowej z obniżonym indeksem glikemicznym. Dieta bogatowęglowodanowa, z wysokim indeksem glikemicznym związana jest z hiperglikemią i reaktywną hiperinsulinemią. Wysokie stężenia insuliny mogą prowadzić do wzmożonej poliferacji nabłonka w obrębie mieszków włosowych, keratynizację oraz sekrecję łoju. Dlatego też pacjentom z łuszczycą zalecamy ograniczenie cukru, słodyczy oraz produktów o wysokim indeksie glikemicznym.
Produkty mleczne i ich wpływ na naszą skórę
Insulinopodobny czynnik wzrostu IGF, insulina, GH wywierają różnoraki wpływ na gruczoły łojowe. Czynnik IGF wpływa na wzrost ich ilości. Spożywanie mleka prowadzi do podwyższenia poziomu w surowicy IGF-1. Ponadto produkty mleczne są źródłem substancji hormonalnych wpływających na rozwój niektórych chorób skóry. Testosteron endogenny zawarty w mleku przekształca się do dihydrotosteronu ( DHT), który pobudza jednostkę włosowo-łojową. IGF-1 wpływa na stymulację syntezy androgenów w jajnikach i w jądrach oraz hamowanie syntezy wątrobowej globuliny wiążącej hormony płciowe (SBHG), co powoduje zwiększenie dostępności androgenów. IGF-1 oraz androgeny zwiększają produkcję wydzieliny łojotokowej.
Kwasy Omega-3
W diecie powinny dominować nienasycone kwasy tłuszczowe, szczególnie kwasy Omega-3, a wyeliminowane tłuszcze nasycone, które są prozapalne i niestety dominują w naszej codziennej diecie. Tłuszcze nasycone podwyższają IGF-1.
Bardzo istotny w naszej diecie jest również stosunek w diecie kwasów Omega-3 do kwasów Omega-6 odgrywa istotną rolę w modulowaniu stanu zapalnego skóry. Kwasy Omega-6 wykazują działanie prozapalne i powinny zostać wyeliminowane z codziennej diety. Bogatymi źródłami tych kwasów są przede wszystkim olej roślinne tj.: olej słonecznikowy, z pestek dyni, pestek winogron. W diecie powinny znajdować się jak największe ilości Omega-3 pochodzących z tłuszczów ryb, oleju lnianego.
Dieta bezglutenowa
Spożycie zbóż zawierających gluten powoduje zapalenie błony śluzowej jelita cienkiego i atrofię kosmków jelitowych, co powoduje zaburzenia wchłaniania. Gluten występuje w pszenicy, życie, jęczmieniu, pszenżycie, owsie i orkiszu.
U osób chorych na łuszczycę stwierdzono w kilku badaniach częstsze występowanie bezobjawowej enteropatii glutenozależnej.
W diagnostyce celiakii oznacza się przeciwciała IgG i IgA przeciwko gliadynie ( AGA), transglutaminazie tkankowej ( anty-tTG) i endomysium mięśni gładkich ( IgAEmA).
Część doniesień potwierdza poprawę zmian łuszczycowych po zastosowaniu diety bezglutenowej przy współwystępującej celiakii, a nawet u pacjentów bez celiakii, ale z dodatnimi przeciwciałami przeciwko AGA.
Pacjentom bez zdiagnozowanej celiakii zalecamy wprowadzenie tymczasowej diety bezglutenowej na okres 3 miesięcy.
Rola witamin i antyoksydantów
Antyoksydanty
Przewlekły stan zapalny w zmianach łuszczycowych wpływa również na zwiększoną produkcję wolnych rodnikówtlenowych ( ROS) prowadząc do nadmiernego stresu oksydacyjnego.
Wykazano w badaniach, że dieta bogata w naturalne antyoksydanty tj. witamina C, A, E, bioflawonoidy, beta karoten, sprzyja poprawie zmian skórnych. Podobne działanie ma suplementacja selenem. U pacjentów z łuszczycą obserwuje się zmniejszone stężenie selenu, co może być czynnikiem rozwoju choroby.
Rola witaminy D3
U pacjentów z ciężkim przebiegiem łuszczycy obserwuje się znaczne obniżenie stężenia witaminy D3. Witamina D3 odgrywa ważną rolę w zmniejszaniu ryzyka chorób autoimmunizacyjnych, układu krążenia czy niektórych typów nowotworów.
Witaminy z grupy B
Badanie wykazały własności immunomodelujące witaminy B12. Wiele leków w terapii łuszczycy powoduje obniżenie witamin z grupy B oraz wzrost toksycznej homocysteiny.
Alkohol
U mężczyzn z łuszczycą nadużywających alkoholu (>80gr/d) uzyskuje się mniejsze efekty leczenia łuszczycy. Mężczyźni pijący ok. 43 gr alkoholu/d są bardziej narażeni na wystąpienie łuszczycy, niż pijący tylko 21 gr/d. Alkohol powoduje poszerzenie naczyń, ułatwiając migrację komórek zapalnych i stymuluje uwalnianie histaminy.
Histamina, a stan zapalny skóry
Histamina jest aminą biogenną, która jako hormon tkankowy, odpowiada za wiele ważnych funkcji w organizmie.
Sama histamina nie stanowi dla nas zagrożenia, gdyż w prawidłowych warunkach rozkłada się szybko do nieszkodliwych metabolitów. Odpowiada za regulację wielu funkcji w organizmie tj.: produkcja soków żołądkowych, regulacja hormonów, snu, łaknienia czy temperatury. Jednak jej nadmiar może nieść za sobą szereg groźnych konsekwencji. Histamina jest promotorem stanu zapalnego, a jej rola w chorobach skóry jest znana. Nadmiar histaminy w organizmie może się manifestować m.in.: pokrzywką, obrzękiem naczynioruchowym, trądzikiem różowatym, zapaleniem skóry, a także łuszczycą. Dlatego naszym pacjentom proponujemy dietę eliminacyjną i antyhistaminową HIT. Opracowana przez nas przeciwzapalna dieta HIT już po kilku tygodniach, od jej zastosowania, prowadzi do poprawy stanu skóry i poprawy komfortu życia pacjentów. O nietolerancji histaminy możesz przeczytać na naszym blogu.
Dieta antyhistaminowa w łuszczycy
- Unikaj produktów bogatych w histaminę: fermentowane sery, kiszonki, wędzone ryby, czerwone wino.
- Wspieraj enzymu DAO: Suplementacja witaminą C i B6 wspomaga działanie oksydazy diaminowej, enzymu rozkładającego histaminę.