Dla Ciebie
Gen MTHFR i metylacja: genetyczne przyczyny problemów zdrowotnych
Czym jest metylacja?
Aby wyjaśnić jak geny mogą wpływać na nasze zdrowie, a tym samym jak nasz styl życia może wpływać na nasze geny, postaramy się wyjaśnić czym jest sama metylacja oraz w jaki sposób możemy ją usprawnić poprzez dietę, suplementację czy inne, kluczowe dla zdrowia elementy składające się na zdrowy styl życia tj. aktywność fizyczna, regeneracja, sen czy redukcja stresu.
Metylacja to reakcja zachodząca nieustannie w każdej komórce, polega na przyłączaniu się do cząsteczki grupy metylowej, zbudowanej z atomów wodoru i węgla (Crider, Yang, Berry, & Bailey, 2012). Owe grupy metylowe biorą udział w wielu procesach biochemicznych w organizmie. Ich donorem, czyli dawcą grup metylowych jest cząsteczka o nazwie SAMe ( S-adenozylo-l-metionina), tworzona dzięki składnikom odżywczym pochodzącym z naszej codziennej diety tj. aminokwasy, witaminy, minerały.
Brzmi skomplikowanie? W rzeczywistości to mało skomplikowany proces biochemiczny, który odbywa się nieustannie w każdej komórce. Jednak same grupy metylowe biorą udział w tworzeniu ogromnej ilości procesów metabolicznych i regulacyjnych w organizmie. Dlatego abyśmy mogli mówić o zdrowiu i homeostazie w naszym życiu, potrzebujemy do szczęścia sprawnej metylacji.
Na proces metylacji wpływa wiele czynników, od naszych genów po dietę, która dostarcza nam składników niezbędnych do przeprowadzenia procesów biochemicznych, po zewnętrzne czynniki środowiskowe (Owczar, 2021).
Metylacja jest niezbędna dla:
- detoksykacji organizmu
- włączania/wyłączania genów
- produkcji neuroprzekaźników: serotoniny, dopaminy i melatoniny
- produkcji komórek układu immunologicznego
- systemu nerwowego (autonomicznego)
- syntezy i naprawa uszkodzonego DNA i RNA ( utrzymanie stabilności materiału genetycznego)
- do produkcji energii (ATP)
- ochrony telomerów, pełniących funkcję ochronną dla chromosomów
- sprawnego metabolizmu i degradacji histaminy
- syntezy białek otoczki mielinowej
- budowy ścian komórkowych (słabe pozwolą na wejście toksynom do komórki, zmniejszenie
- do produkcji energii (ATP)
- produkcji i regulacji hormonów płciowych i hormonów tarczycy
- przekształcania kwasu foliowego i wit. B12 do aktywnych form ( 5-MTHFR i metylokobalaminy)
- syntezy związków kreatyniny, karnityny, koenzymu Q10
Zaburzenia metylacji i związane z nią niedobory składników odżywczych mogą być przyczyną wystąpienia poronień u kobiet, hipotrofii płodu, powikłań okołoporodowych, niedokrwistości megaloblastycznej, zaburzeń neurologicznych, psychiatrycznych oraz zmian w funkcjonowaniu poznawczym. Prowadzić mogą one również do zwiększonego ryzyka występowania chorób m.in.: pewnych typów nowotworów, migren, jaskry, chorób układu krążenia, wad cewy nerwowej, chorób neurorozwojowych czy neurodegeneracyjnych tj. Alzheimer, Parkinson itd. (Wan, Li, Zhang, Sun, & He, 2018).
Najczęstsze objawy zaburzeń metylacji
- poronienia
- infekcje bakteryjne, wirusowe, pasożytnicze
- zaburzenia hormonalne
- nadwrażliwości pokarmowe
- zespół dysbiozy jelita cienkiego i grubego
- mgła mózgowa, brak koncentracji, pamięci
- chroniczne zmęczenie
- anemia
- choroby zwyrodnieniowe
- choroby układu krążenia
- trądzik, egzema, AZS itp.
- stany depresyjne, lękowe
- zaburzenia neurorozwojowe
- migrena, bóle głowy
- zespół napięcia przedmiesiączkowego
- choroby autoimmunizacyjne tj. Hashimoto, Łuszczyca, Reumatoidalne zapalenie stawów
- fibromialgia
- nietolerancja histaminy
- bezsenność
- endometrioza
- MCAS zespół aktywacji komórek tucznych
Co może pływać negatywnie na metylację:
Dodatkowymi czynnikami przyczyniającymi się do zaburzeń metylacji są:
- skażenie środowiska
- wysokoprzetworzona dieta
- chemia w żywności, kosmetykach, produktach gospodarstwa domowego
- używki
- farmakoterapia
- niewłaściwa suplementacja
- pleśnie i grzyby
- metale ciężkie
- przewlekły stres, trauma

Metylacja odgrywa kluczową rolę dla naszego Zdrowia
Gen MTHFR, a homocysteina
Zadaniem genu MTHFR jest kodowanie enzymu reduktazy metylenotetrahydrofolianowej. Jego upośledzenie związane są z zaburzeniami metylacji odpowiadającej za prawidłowe funkcjonowanie każdej komórki oraz za wiele reakcji biochemicznych. Polimorfizm homozygotyczny oznacza dziedziczenie mutacji genu od obydwojga rodziców i może obniżać aktywność MTHFR o 60% (Liew & Gupta, 2015). W sytuacji, gdy stwierdzamy nosicielstwo 2 mutacji, dochodzi do kumulacji ryzyka, co może się wiązać z podwyższonym ryzykiem wystąpienia chorób związanych z mutacją tego genu. Układ heterozygotyczny ma charakter łagodniejszy i dziedziczony jest od jednego z rodziców. Oznacza on obniżenie aktywności genu o ok.30% i występuje zdecydowanie częściej ( 40-50%) w naszej populacji. Bardzo rzadko występuje całkowity brak aktywności MTHFR. Należy pamiętać, że za prawidłowy przebieg metylacji odpowiada więcej genów, zatem pojedyncze polimorfizmy nie muszą wiązać się z powstawaniem chorób. Niektóre warianty genu MTHFR mogą powodować zmniejszenie aktywności enzymatycznej, co może wiązać się z wyższymi poziomami homocysteiny w osoczu, szczególnie kiedy występuje niedobór folianów w diecie.
Gen MTHFR aktywuje foliany, bez nich nie możliwa jest sprawna metylacja
Homocysteina jest endogennie powstającym aminokwasem siarkowym niepełniącym w organizmie funkcji budulcowych. Powstaje z metioniny ( aminokwasu egzogennego) dostarczonej w pokarmach białkowych odzwierzęcych ( mięso, ryby, produkty mleczne), po wykorzystaniu grup metylowych może być z powrotem przekształcana do metioniny i dalej do innych substancji w innych szlakach biochemicznych.
Wysoki poziom homocysteiny zawsze szkodzi
Homocysteina jest endogennie powstającym aminokwasem siarkowym niepełniącym w organizmie funkcji budulcowych. Powstaje z metioniny ( aminokwasu egzogennego) dostarczonej w pokarmach białkowych odzwierzęcych ( mięso, ryby, produkty mleczne), po wykorzystaniu grup metylowych może być z powrotem przekształcana do metioniny i dalej do innych substancji w innych szlakach biochemicznych.
Homocysteina skumulowana w nadmiarze powodować może nadmierny skurcz naczyniowy, sprzyja działaniu wolnych rodników, agregacji i adhezji płytek krwi, co zwiększa tendencję do tworzenia groźnych zakrzepów. Bardzo negatywnie oddziałuje także na mięśniówkę gładką, stymulując produkcję kolagenu, co finalnie powoduje zgrubienie naczyń i wzrost oporu dla przepływającej krwi. Zgoła odmienny, a równie niekorzystny wpływ ma homocysteina na śródbłonek biorąc czynny udział w procesie tworzenia się blaszki miażdżycowej. Hiperhomocysteinemia jest powiązana również z występowaniem chorób układu nerwowego przebiegającymi z otępieniem, tj. demencją, choroby Alzheimera czy Parkinsona. Homocysteina wywiera bezpośredni neurotoksyczny wpływ, wywołuje również szkodliwe zmiany naczyniowe w obrębie mózgu. Prawidłowe stężenie homocysteiny we krwi to 5-15 umol/l, łagodna hiperhomocysteina zaczyna się już od 12 do 30 umol/l. Jednak Za bezpieczny uznaje się poziom homocysteiny we krwi na czczo wynoszący <10µmol/l.
Każda osoba powinna okresowo badać poziom homocysteiny, kwasu foliowego i wit. B12.
Jakie badania genetyczne można wykonać w celu poszerzenia diagnostyki?
Obecnie w Polsce wykonuje się badania genetyczne dwóch polimorfizmów c.677C>T oraz c.1298A>C w genie reduktazy metylenotetrahydrofolianowej. Badania te można wykonać m.in. w pakietach Trombofilia laboratorium TestDNA
Całościowe badanie panelu metylacyjnego można wykonać zagranicą ( www.mthfr-genetics.co-uk).
Od wielu lat w naszej poradni zajmujemy się interpretacją paneli genetycznych i na ich podstawie przygotowujemy pacjentom holistyczne plany terapeutyczne oraz programy żywieniowo-suplementacyjne.
Czy nasz dieta i styl życia mają wpływ na nasze geny?
Oczywiście, że tak. Poprzez czynniki epigenetyczne, czyli mechanizmy nie związane z genetyką tj. dieta, aktywność fizyczna, farmakoterapia, suplementacja, ekspozycja na metale ciężkie, infekcje, toksyny środowiskowe, stres emocjonalny itp.
Dietoterapia w przypadku polimorfizmów genu MTHFR powinna być przede wszystkim ukierunkowana na wspomaganie detoksykacji organizmu poprzez odpowiednią podaż antyoksydantów, kontrolę spożycia folianów, wspomaganie mikroflory jelitowej, zaś u osób z nieprawidłowym poziomem homocysteiny – kontrolę spożycia produktów bogatych w metioninę.
Podstawowe zalecenia dla osób z polimorfizmami w genie MTHFR
- zwiększ spożycie kwasów tłuszczowych z rodziny omega 3, których doskonałym źródłem jest dorsz, olej lniany, sardynki, owoce morza, olej rzepakowy, orzechy włoskie
- codziennie sięgaj po surowe warzywa i owoce, które są doskonałym źródłem witaminy C, jednego z najskuteczniejszych antyoksydantów, a także innych cennych składników wspomagających pracę organizmu
- zadbaj o naturalne źródła witamin z grupy B:
- witamina B6: szparagi, banany, wołowina, ryż, gryka, nerkowce, pistacje, sezam, słonecznik, ciecierzyca, fasola, kurczak
- witamina B9 (kwas foliowy): jarmuż, szpinak, cykoria, endywia, karczochy, migdały, len, słonecznik, szparagi, awokado, soczewica, zielony groszek, banany, pomarańcze, maliny, truskawki, papaja; foliany naturalnie występujące w pożywieniu są bardzo nieodporne na wysoką temperaturę, stąd, jeśli zależy nam na ich wysokiej podaży w diecie, bogate w nie produkty powinniśmy spożywać na surowo
- witamina B12: wołowina, drób, jaja, dorsz, pstrąg, jagnięcina, owoce morza
- unikaj żywności wysoko przetworzonej, zawierającej znaczne ilości substancji konserwujących, barwników, cukrów prostych
- zadbaj o odpowiednią ilość płynów – pij minimum 1,5 litra średnio- , lub wysokozmineralizowanej wody, pamiętając jednocześnie, by unikać spożywania płynów z plastikowych opakowań
- wskazane jest wykluczenie mleka i jego przetworów, ze względu na potencjalny wpływ białek mleka krowiego na przyswajanie metylofolianu
- część doniesień naukowych sugeruje wykluczenie glutenu (zwłaszcza z pszenicy), w celu ochrony błony śluzowej jelita
- naturalnym wsparciem dla metylacji jest trimetyloglicyna (TMG), która w dużych ilościach występuje w burakach. Przy okazji warto także zadbać o właściwą podaż choliny, z której, w procesie utleniania, wytwarzane jest właśnie TMG. W tym celu warto zwiększyć spożycie jaj.
UWAGA: Osoby z polimorfizmem genu MTHFR, powinny unikać w swojej diecie, syntetycznego kwasu foliowego, który w ostatnich latach masowo dodawany jest do żywności wysoko przetworzonej w celu jej wzbogacenia. Produkty o wysokiej zawartości syntetycznego kwasu foliowego: płatki śniadaniowe, mąki pszenne, mieszanki do wypieku pieczywa, soki, nektary, napoje, słodycze, napoje instant, produkty mleczne i margaryny.
UWAGA: Suplementacja powinna być dobrana indywidualnie, na podstawie badań, objawów klinicznych oraz współwystępujących jednostek chorobowych. Jeśli potrzebujesz specjalistycznego wsparcia
ZAPRASZAMY DO KONSULTACJI
tel. 514 255 559
Bibliografia
- Crider, K. S., Yang, T. P., Berry, R. J., & Bailey, L. B. (2012). Folate and DNA methylation: A review of molecular mechanisms and the evidence for folate’s role. Advances in Nutrition, 3(1), 21–38. https://doi.org/10.3945/an.111.000992
- Liew, S.-C., & Gupta, E. D. (2015). The Methylenetetrahydrofolate reductase (MTHFR) C677T polymorphism: Epidemiology, metabolism and the associated diseases. European Journal of Medical Genetics, 58(1), 1–10. https://doi.org/10.1016/j.ejmg.2014.10.004
- Wan, L., Li, Y., Zhang, Z., Sun, Z., & He, Y. (2018). MTHFR gene variant and folate effects on psychiatric disorders. Translational Psychiatry, 8(1), 242. https://doi.org/10.1038/s41398-018-0276-6
- Owczar, L. (2021). Metylacja. Wsparcie leczenia biomedycznego, Gniewkowo, 2019
Cukrzyca, insulinooporność, niski IG, histamina, skrobia oporna - co je łączy?
Kiedy możemy zacząć podejrzewać cukrzyce lub stany przedcukrzycowe?
Przede wszystkim nie wpadamy w panikę, choć warto pamiętać, że stany przedcukrzycowe często przebiegają bezobjawowo – obserwujmy swoje ciało.
Typowe objawy sugerujące cukrzycę:
- Zwiększone pragnienie
- Częste oddawanie moczu, również w nocy
- Niewyjaśniona utrata masy ciała
- Uczucie ciągłego zmęczenia
- Rozmazane widzenie
- Zwiększony głód
- Suchość skóry, swędzenie
- Wolno gojące się rany
- Częstsze infekcje (np. skórne, dróg moczowych)
- Mrowienie lub drętwienie dłoni i stóp
Stany przedcukrzycowe – objawy:
- Najczęściej nie dają wyraźnych objawów i są wykrywane przypadkowo podczas badań laboratoryjny.
- U niektórych osób mogą pojawić się objawy podobne do cukrzycy, np. większe pragnienie, zmęczenie, częstsze oddawanie moczu, ciemniejsze plamy na skórze (np. w okolicach karku, pach)
Czynniki ryzyka rozwoju cukrzycy i stanów przedcukrzycowych:
- Nadwaga lub otyłość
- Wiek powyżej 45 lat
- Rodzinne występowanie cukrzycy typu 2
- Mała aktywność fizyczna
- Nadciśnienie tętnicze
- Zaburzenia lipidowe (niski poziom HDL, wysoki poziom trójglicerydów)
- Przebyta cukrzyca ciążowa lub urodzenie dziecka o masie >4 kg
- Zespół policystycznych jajników (PCOS)
Kiedy możemy podejrzewać insulinooporność?
Najczęstsze objawy i sygnały ostrzegawcze:
- Zwiększona masa ciała, zwłaszcza w okolicy brzucha
- Nadmierna senność po posiłkach lub w ciągu dnia
- Uczucie zmęczenia, które ustępuje po jedzeniu
- Częste uczucie głodu, szczególnie krótko po posiłku
- Silne łaknienie na słodycze i węglowodany
- Drażliwość, bóle głowy, zawroty głowy
- Problemy ze snem, nadciśnienie tętnicze, podwyższony cholesterol lub trójglicerydy
- Ciemne, aksamitne przebarwienia skóry (acanthosis nigricans), szczególnie na karku, w pachwinach i pod pachami
- Skłonność do nadciśnienia, zaburzeń lipidowych, stłuszczenia wątroby, zespołu policystycznych jajników (PCOS)
Czynniki ryzyka:
- Nadwaga lub otyłość, zwłaszcza typu brzusznego
- Siedzący tryb życia, mała aktywność fizyczna
- Wiek powyżej 45 lat
- Rodzinne występowanie cukrzycy typu 2
- Przebyta cukrzyca ciążowa lub urodzenie dziecka o masie >4 kg
- Wysokie ciśnienie tętnicze, zaburzenia lipidowe
- PCOS, niealkoholowe stłuszczenie wątroby (NAFLD)
- Niektóre choroby i leki (np. sterydy)

Dieta Low IG Hit
Dieta o niskim indeksie glikemicznym & niskohistaminowa
Najlepsza dieta ma insulinooporność i cukrzycę
Najlepiej przebadaną i rekomendowaną dietą dla osób z insulinoopornością i cukrzycą jest dieta oparta na produktach o niskim indeksie glikemicznym (Low IG), zbilansowana, urozmaicona i zgodna z zasadami zdrowego żywienia.
To dieta oparta na produktach o niskim indeksie glikemicznym (Low IG), zbilansowana i urozmaicona, jest najlepiej przebadaną i rekomendowaną dietą dla osób z insulinoopornością i cukrzycą typu 2. Taki sposób żywienia pomaga kontrolować poziom glukozy we krwi, ogranicza gwałtowne skoki cukru po posiłkach oraz zmniejsza ryzyko powikłań cukrzycy. Stabilizuje glikemię poposiłkową i zmniejsza zapotrzebowanie na insulinę.
Wykazano, że zastąpienie 20 g węglowodanów prostych błonnikiem w śniadaniu obniża skoki glukozy o 15% i insuliny o 22%.
Podstawą tej diety są:
- Warzywa (szczególnie surowe lub gotowane al dente)
- Pełnoziarniste produkty zbożowe (chleb razowy, grube kasze, brązowy ryż, płatki owsiane)
- Chude mięso, ryby, jaja
- Orzechy, nasiona, oleje roślinne
- Owoce o niskim stopniu dojrzałości i niskim IG
- Produkty mleczne o obniżonej zawartości tłuszczu
Dodatkowe wskazówki
- Surowe warzywa (marchew, ogórek, papryka, brokuły, seler) to znakomite przekąski o niskim IG
- Owoce o niskim IG: jabłka, gruszki, truskawki, jagody, maliny – bogate w błonnik i witaminy, a jednocześnie nie powodujące gwałtownych skoków cukru
- Pełnoziarniste produkty zbożowe: chleb żytni, pumpernikiel, kasza gryczana, makaron pełnoziarnisty gotowany al dente – mają niższy IG i więcej błonnika niż ich białe odpowiedniki
- Naturalne słodziki: erytrytol (IG=0), ksylitol (IG=8), stewia – słodzą, ale nie podnoszą poziomu glukozy
- Jogurt naturalny, twaróg, orzechy i nasiona – produkty białkowe i tłuszczowe, które dodatkowo obniżają indeks glikemiczny całego posiłku
Kluczowe składniki diety
- Błonnik pokarmowy
– Spożycie 25–40 g/dzień poprawia insulinowrażliwość poprzez modulację mikroflory jelitowej i produkcję krótkołańcuchowych kwasów tłuszczowych (SCFA)
– Źródła: pełne ziarna, warzywa nieskrobiowe (brokuły, szpinak), owoce jagodowe
- Tłuszcze nienasycone
– Zastąpienie 5% energii z nasyconych kwasów tłuszczowych (NKT) tłuszczami jednonienasyconymi (MUFA) obniża HOMA-IR o 4%
– Źródła: oliwa z oliwek, orzechy, awokado
- Skrobia oporna
– Schłodzone ziemniaki, ryż lub makaron zwiększają produkcję maślanu w jelitach, co poprawia insulinowrażliwość
– Dawka 15–40 g/dzień redukuje HbA1c o 0,5% u pacjentów z T2DM
Dieta Low IG nie narzuca konkretnej kaloryczności ani liczby posiłków – te kwestie są indywidualne i powinny być dostosowane do potrzeb pacjenta. Ważne jest, by wybierać produkty jak najmniej przetworzone i odpowiednio łączyć węglowodany z białkami oraz zdrowymi tłuszczami, co dodatkowo stabilizuje poziom glukozy we krwi. Istnieja jednak badania, które wskazują, że wysokobłonnikowe śniadanie o niskim IG zmniejsza poposiłkową hiperglikemię o 20% w porównaniu z kolacją. Zaleca się, aby 30% dziennego zapotrzebowania energetycznego przypadało na śniadanie.
Długotrwałe stosowanie diety o niskim indeksie glikemicznym przynosi korzyści nie tylko osobom z cukrzycą i insulinoopornością, ale także wspiera redukcję masy ciała i poprawę ogólnego stanu zdrowia metabolicznego
Czy histamina ma wpływ na cukrzyce i insulinooporność?
Tak, histamina ma wpływ na insulinooporność i pośrednio na cukrzycę typu 2, głównie poprzez swoje działanie prozapalne i wpływ na metabolizm glukozy.
Histamina odgrywa istotną rolę w regulacji odpowiedzi immunologicznej i może nasilać przewlekły stan zapalny w organizmie, szczególnie w komórkach tłuszczowych (adipocytach). Przewlekły stan zapalny jest jednym z kluczowych mechanizmów prowadzących do rozwoju insulinooporności, a w konsekwencji – cukrzycy typu 2./p>
Receptory histaminowe H1 i H2 biorą udział w regulacji metabolizmu glukozy i lipidów. Podwyższony poziom histaminy może zwiększać ryzyko zespołu metabolicznego, do którego zalicza się insulinooporność i cukrzycę typu 2.
Dieta niskohistaminowa, poprzez ograniczenie stanu zapalnego, może wspierać leczenie insulinooporności i łagodzić jej objawy, zwłaszcza u osób z nietolerancją histaminy lub nasilonymi problemami jelitowymi.
Czy dieta niskohistaminowa może pomóc w leczeniu cukrzycy?
Dieta niskohistaminowa może wspierać jej terapię u osób z współwystępującą nietolerancją histaminy lub przewlekłym stanem zapalnym. Oto kluczowe mechanizmy i korzyści:
Wpływ na cukrzycę typu 2 i insulinooporność:
Redukcja stanu zapalnego
Histamina nasila przewlekły stan zapalny, który jest jednym z głównych czynników rozwoju insulinooporności i cukrzycy typu 2. Ograniczenie histaminy w diecie zmniejsza produkcję prozapalnych cytokin, poprawiając wrażliwość na insulinę.
Poprawa funkcji jelit
Nietolerancja histaminy często wiąże się z zaburzeniami mikroflory jelitowej i uszkodzeniem bariery jelitowej. Dieta niskohistaminowa może przywracać równowagę w jelitach, co pośrednio wpływa na metabolizm glukozy.
Unikanie produktów wysokoprzetworzonych
Wiele produktów bogatych w histaminę (np. wędliny, sery dojrzewające, alkohol) ma również wysoki indeks glikemiczny. Ich eliminacja wspiera kontrolę glikemii.
Kiedy dieta niskohistaminowa ma sens w cukrzycy?
Gdy u pacjenta współwystępuje nietolerancja histaminy (potwierdzona niskim poziomem enzymu DAO lub objawami: pokrzywką, bólami głowy, biegunką po spożyciu histaminy) oraz u osób z cukrzycą i chorobami autoimmunologicznymi (np. Hashimoto), gdzie stan zapalny pogarsza kontrolę metaboliczną.
Wyniki badań naukowych dotyczące wpływu diety niskohistaminowej na cukrzycę i insulinooporność
1. Związek między histaminą a insulinopornością i dysfunkcją naczyń w cukrzycy typu 2 (2024)
Badanie na myszach z cukrzycą typu 2 wykazało, że insulinooporność (IR) wywołuje wzrost poziomu histaminy w osoczu, co prowadzi do:
- Utraty funkcji bariery śródbłonka (np. zwiększona przepuszczalność naczyń mózgowych).
- Zwężenia naczyń krwionośnych (w przeciwieństwie do rozszerzenia u zdrowych osobników).
- Nasilenia stanu zapalnego poprzez aktywację syntezy histaminy w komórkach śródbłonka.
Wyniki sugerują, że histamina może być mediatorem powikłań naczyniowych w cukrzycy, a jej redukcja (np. poprzez dietę) mogłaby łagodzić te efekty.
Źródło: https://www.ahajournals.org/doi/10.1161/circ.150.suppl_1.4133170
2. Histamina a regulacja glukozy i lipidów (2023)
Przegląd badań wskazuje, że:
- Podwyższony poziom histaminy obserwuje się u osób z cukrzycą, co koreluje z insulinoopornością.
- Blokada receptorów histaminowych (np. H1, H2) poprawia wrażliwość na insulinę u gryzoni.
- Nietolerancja histaminy może zwiększać przepuszczalność naczyń, pogarszając kontrolę glikemii.
Źródło: https://www.ahajournals.org/doi/10.1161/circ.150.suppl_1.4133170
3. Dieta niskohistaminowa a redukcja histaminy w osoczu (2018)
W badaniu z udziałem 22 dorosłych z pokrzywką przewlekłą (CU) 4-tygodniowa dieta bezhistaminowa:
- Zmniejszyła poziom histaminy w osoczu o ~63% (z 44,6 ng/ml do 16,7 ng/ml).
- Poprawiła objawy kliniczne (np. wysypkę, świąd).
Choć badanie nie dotyczyło cukrzycy, pokazuje, że dieta niskohistaminowa skutecznie obniża histaminę, co może mieć znaczenie w terapii chorób metabolicznych.
Źródło: https://pmc.ncbi.nlm.nih.gov/articles/PMC5839887/
Produkty spożywcze o najniższym indeksie glikemicznym i niskiej zawartości histaminy
Łączenie diety o niskim indeksie glikemicznym (Low IG) z dietą niskohistaminową wymaga wyboru produktów, które spełniają oba kryteria: nie powodują gwałtownych skoków cukru we krwi i jednocześnie nie dostarczają dużych ilości histaminy ani nie stymulują jej uwalniania.
1. Świeże mięso i ryby
- Drób (kurczak, indyk), królik, cielęcina, jagnięcina, wołowina, wieprzowina – pod warunkiem, że są świeże, nieprzetworzone i nie długo przechowywane.
- Ryby białe (dorsz, mintaj, pstrąg, sandacz, sola) – tylko świeże lub mrożone zaraz po złowieniu, nie wędzone ani marynowane.
2. Jaja
- Mają zerowy indeks glikemiczny i są bezpieczne w diecie niskohistaminowej, jeśli są świeże.
3. Warzywa niskoskrobiowe
- Cukinia, marchew, ogórek, buraki, pietruszka, seler, cebula, szparagi, por, dynia, groszek, kapusty, sałaty, brokuły, kalafior, rzodkiewka, roszponka, rukola, ziemniaki.
- Szczególnie polecane są warzywa zielone: brokuły, sałata, jarmuż, kapusta, rukola.
4. Owoce o niskim IG i niskiej zawartości histaminy
- Morele, brzoskwinie, wiśnie, jagody, borówki, czarna i czerwona porzeczka, melon, śliwki, agrest, nektarynki.
- Unikać należy owoców suszonych, kandyzowanych, konserwowych i cytrusów (mogą wyzwalać histaminę).
5. Produkty zbożowe pełnoziarniste
- Chleb żytni, orkiszowy, graham, pumpernikiel, kasza gryczana, kasza pęczak, płatki owsiane (nie błyskawiczne), komosa ryżowa, brązowy ryż.
- Płatki jaglane, kasza jaglana (uwaga: niektóre osoby z nietolerancją histaminy mogą źle tolerować kaszę jaglaną).
6. Nabiał o niskim IG i niskiej zawartości histaminy
- Twaróg, serek wiejski, mleko, śmietana, sery typu feta, mozzarella, ricotta.
- Unikać należy długo dojrzewających serów i jogurtów z dodatkami.
7. Orzechy i nasiona
- Migdały, pestki dyni, siemię lniane, nasiona chia, mak.
8. Tłuszcze
- Oleje roślinne (oliwa z oliwek, olej rzepakowy, olej kokosowy), masło.
Produkty, których należy unikać
Produkty długo dojrzewające, fermentowane, kiszonki, wędliny, sery pleśniowe, ryby wędzone i marynowane, owoce morza nieświeże, pomidory, szpinak, bakłażan, cytrusy, kiwi, ananas, orzechy włoskie i nerkowca, alkohol.
Skrobia oporna a niski IG
Jak skrobia oporna wiąże się z cukrzycą, insulinoopornością, niskim indeksem glikemicznym i histaminą?
Skrobia oporna to rodzaj węglowodanu, który nie ulega trawieniu w jelicie cienkim, dzięki czemu nie podnosi gwałtownie poziomu cukru we krwi. Dlatego ma niski indeks glikemiczny (IG). Produkty o niskim IG są korzystne dla kontroli poziomu cukru we krwi, co jest szczególnie ważne dla osób z cukrzycą lub insulinoopornością.
Jak skrobia oporna wpływa na insulinooporność?
Z badań wynika, że skrobia oporna może obniżać poziom glukozy i insuliny po posiłkach. Oznacza to, że po jedzeniu poziom cukru we krwi nie wzrasta tak gwałtownie, a organizm nie musi wytwarzać tyle insuliny. Z czasem może to poprawić wrażliwość na insulinę, co jest kluczowe w walce z insulinoopornością.
A co z histaminą?
Jedno z badań wskazało, że oporna skrobia ziemniaczana obniżyła poziom histaminy. Wysoki poziom histaminy może powodować stany zapalne, które są powiązane z insulinoopornością. Jeśli skrobia oporna obniża histaminę, może tym samym zmniejszać stan zapalny i wspierać wrażliwość insulinową. Mechanizm nie jest jednak do końca jasny. Badanie wykazało, że enzymy rozkładające histaminę nie zostały zmienione, ale zmniejszyła się liczba bakterii wytwarzających histaminę. Sugeruje to, że skrobia oporna wpływa na mikrobiotę jelitową, co z kolei może wpływać na poziom histaminy.
Skrobia oporna fermentowana w jelicie grubym produkuje krótkołańcuchowe kwasy tłuszczowe (SCFA), takie jak maślan, które:
- Naprawiają ścisłe połączenia między enterocytami, zmniejszając przepuszczalność jelitową („zespół nieszczelnego jelita”).
- Redukują markery przepuszczalności jelit, np. 5-hydroksylizynę i acetylospermidynę, które korelują z przenikaniem histaminy do krwi.
Dla osoby z insulinoopornością i nietolerancją histaminy dieta bogata w skrobię oporną może być korzystna. Stabilizuje poziom cukru we krwi i może łagodzić objawy związane z nadmiarem histaminy.
Dzięki niskiemu IG skrobia oporna pasuje do diet o niskim indeksie glikemicznym, które są zalecane przy cukrzycy. Ponieważ fermentuje w okrężnicy, wytwarza krótkołańcuchowe kwasy tłuszczowe, które korzystnie wpływają na zdrowie jelit. Zdrowe jelita wspierają metabolizm i zmniejszają stany zapalne – co znów wiąże się zarówno z insulinoopornością, jak i problemami z histaminą.
Rodzaje skrobi opornej: Metaanaliza wykazała, że skrobia typu 1 i 2 (obecna w pełnych ziarnach, roślinach strączkowych i niektórych gotowanych i ostudzonych produktach) skutecznie obniża poziom glukozy i insuliny. Skrobia typu 3 (czyli zretrogradowana, powstająca np. w schłodzonych, ugotowanych ziemniakach) w niektórych badaniach nie wykazała istotnych efektów, ale inne sugerują, że również może być korzystna. Możliwe więc, że forma skrobi opornej ma znaczenie.
W praktyce: włączenie do diety takich produktów jak schłodzone ziemniaki, schłodzony ryż, schłodzony makaron, czerstwe i pełnoziarniste pieczywo, zielone banany może zwiększyć spożycie skrobi opornej. Trzeba jednak uważać – niektóre produkty bogate w skrobię oporną mogą mieć wysoki poziom histaminy, zwłaszcza jeśli są przetworzone lub fermentowane, dlatego warto zwracać uwagę na ich jakość i świeżość. Do takich produktów należą rośliny strączkowe (fasola, soczewica, ciecierzyca, groch) – często są źle tolerowane przez osoby z nietolerancją histaminy, mogą być średnio- lub wysokohistaminowe, a także sprzyjać uwalnianiu histaminy u wrażliwych osób. Produkty długo przechowywane, fermentowane lub nieświeże (np. ziemniaki, ryż, makaron przechowywane przez kilka dni, szczególnie w cieple) mogą zwiększać poziom histaminy, dlatego zawsze należy je spożywać świeżo po schłodzeniu i nie dopuszczać do psucia.
Zasady regularnego spożywania posiłków
Regularność spożywania posiłków to jeden z fundamentalnych aspektów zdrowego stylu życia, szczególnie istotny dla osób borykających się z nadwagą oraz insulinoopornością. Odpowiednie rozplanowanie posiłków w ciągu dnia pomaga regulować metabolizm, wpływa na poziom glukozy we krwi oraz redukuje ryzyko wystąpienia chorób metabolicznych.
Regularne spożywanie posiłków ma kluczowe znaczenie dla metabolizmu i kontroli glikemii.
Badania (2020-2025) potwierdzają, że nieregularność posiłków prowadzi do zaburzeń metabolicznych i zwiększa ryzyko insulinooporności.
Zaleca się spożywanie posiłków w równych odstępach czasowych (około co 4 godziny), co stabilizuje poziom insuliny i glukozy we krwi.
Dieta pudełkowa może być skutecznym narzędziem wspomagającym regularność posiłków oraz poprawiającym jakość diety.
Zachowanie regularnych godzin posiłków to jeden z najważniejszych kroków w profilaktyce chorób metabolicznych i wspomaganiu procesu odchudzania. Warto więc zadbać o świadome planowanie swojego codziennego jadłospisu.
Regularność posiłków – jakie ma znaczenie?
Liczne badania wskazują, że nieregularne spożywanie posiłków może prowadzić do zaburzeń metabolicznych, w tym do zwiększonego ryzyka insulinooporności, cukrzycy typu 2 i otyłości. Wyniki sugerują, że osoby, które jedzą chaotycznie, mają częstsze epizody hiperglikemii i wyższy poziom stresu oksydacyjnego, co prowadzi do zaburzeń metabolicznych. Badania wykazał, że osoby jedzące w nieregularnych odstępach czasu mają większą tendencję do gromadzenia tkanki tłuszczowej w okolicy brzusznej, co zwiększa ryzyko zespołu metabolicznego.
Badania podkreślają, że jedzenie w nieprzewidywalnych godzinach zaburza rytmy okołodobowe i wpływa na ekspresję genów odpowiedzialnych za metabolizm glukozy. Osoby spożywające posiłki w nieregularnych porach miały wyższy poziom insuliny na czczo i większą skłonność do otyłości trzewnej.
Badania przeprowadzone w Gdańskim Uniwersytecie Medycznym wskazują, że nieregularne spożywanie posiłków prowadzi do zaburzeń metabolicznych, szczególnie u dzieci i młodzieży z nadmierną masą ciała. W badaniu analizowano wpływ harmonogramu posiłków na rozwój insulinooporności wśród dzieci w wieku 10-12 lat. Wyniki potwierdziły, że dłuższe przerwy między posiłkami skutkują gorszą kontrolą glikemii.
Konsekwencje nieregularnego spożywania posiłków
Brak stałego harmonogramu posiłków prowadzi do:
- Zaburzeń glikemii – gwałtowne skoki i spadki poziomu cukru we krwi mogą powodować uczucie zmęczenia i napady głodu.
- Wzrostu poziomu kortyzolu – hormon stresu, kortyzol, rośnie w sytuacji nieregularnego jedzenia, co sprzyja odkładaniu tłuszczu w okolicy trzewnej.
- Zaburzeń rytmu dobowego – brak przewidywalności w dostarczaniu energii zaburza wewnętrzny zegar biologiczny, co negatywnie wpływa na procesy metaboliczne.
Pierwszy posiłek – kluczowy element dnia
Opóźnienie pierwszego posiłku powoduje wzrost insulinooporności w ciągu dnia oraz zwiększa ryzyko objadania się w godzinach wieczornych. Zaleca się, aby pierwszy posiłek był spożywany do 1,5 godziny po przebudzeniu (maksymalnie 2 godziny, jeśli wcześniejsze spożycie nie jest możliwe).
Badanie wykazało, że osoby, które spożywały śniadanie w pierwszej godzinie po przebudzeniu, miały lepszą kontrolę apetytu w ciągu dnia i rzadziej sięgały po wysokokaloryczne przekąski.
Jednocześnie ważne jest, aby pamiętać, że śniadanie nie musi być obfite. Jeśli rano nie odczuwasz głodu lub wstajesz bardzo wcześnie, warto sięgnąć po lekkostrawne produkty, np. jogurt naturalny z orzechami, koktajl białkowy lub kanapkę na pieczywie pełnoziarnistym.
Rozkład energii z posiłków w ciągu dnia – jak to wygląda w praktyce?
Podział kalorii w ciągu dnia powinien być dostosowany do indywidualnych potrzeb, jednak liczne badania wskazują, że optymalnym rozwiązaniem jest równomierne dostarczanie energii.
Przykładowy schemat dziennego rozkładu kalorii:
- Śniadanie (8:00) – 22% dziennego zapotrzebowania kalorycznego
- II śniadanie (12:00) – 21%
- Obiad (16:00) – 35%
- Kolacja (20:00) – 22%
Takie proporcje zapewniają organizmowi stałe dostawy energii co około 4 godziny, co przekłada się na stabilizację poziomu cukru we krwi i zmniejszenie ryzyka napadów głodu.
Powtarzalność godzin posiłków – dlaczego ma tak duże znaczenie?
Badania wykazały, że osoby spożywające posiłki o stałych porach miały niższy poziom glukozy na czczo oraz stabilniejszy rytm dobowy. Powtarzalność godzin spożywania posiłków przyczynia się do:
- Lepszej kontroli metabolizmu – organizm efektywniej zarządza energią, co wpływa na spalanie tkanki tłuszczowej.
- Stabilizacji poziomu cukru we krwi – co jest kluczowe dla osób z insulinoopornością.
- Zmniejszenia uczucia głodu – brak nagłych skoków insuliny minimalizuje ryzyko napadów kompulsywnego jedzenia.
Utrzymanie regularnych godzin spożywania posiłków jest jednym z elementów tzw. czasowo ograniczonego jedzenia, wykazało pozytywny wpływ na kontrolę masy ciała i poprawę wrażliwości insulinowej.
Jak ułatwić sobie wdrożenie regularnych posiłków? Czy warto stosować dietę pudełkową?
Dieta pudełkowa może być skutecznym rozwiązaniem dla osób, które mają trudności z utrzymaniem regularności posiłków. Badania z 2023 roku opublikowane w Journal of Nutritional Science wykazały, że osoby korzystające z cateringu dietetycznego miały lepszą jakość diety oraz lepszą kontrolę masy ciała w porównaniu do osób samodzielnie przygotowujących posiłki.
Korzyści wynikające z diety pudełkowej:
- Regularność posiłków – brak problemu z zapominaniem o jedzeniu.
- Lepsza kontrola kalorii – dostarczanie optymalnej ilości energii w ciągu dnia.
- Brak decyzji żywieniowych – gotowe posiłki zmniejszają ryzyko niezdrowych wyborów.
Regularność posiłków jest jednym z kluczowych elementów zdrowego stylu życia. Naukowe dowody wskazują, że spożywanie posiłków o stałych porach pomaga w lepszej kontroli glukozy, wspiera metabolizm i zmniejsza ryzyko otyłości oraz insulinooporności. Dbanie o harmonogram żywieniowy przynosi długofalowe korzyści zdrowotne i wspiera efektywną kontrolę masy ciała.
Źródło:
Costanzo, M., Aleidi, S.M., & Abdel Raman, A. (2025). Omics in Endocrinology for Biomarker Discovery and Therapeutic Strategies. Frontiers in Molecular Biosciences. Lee, J. (2024). The emerging era of multidisciplinary metabolism research. Molecules and Cells. Hastert, M. (2024). Adolescent Diet and Metabolic Health. ProQuest Dissertations & Theses. Romanowicz-Sołtyszewska, A. (2020). Analiza czynników ryzyka rozwoju zaburzeń metabolicznych u dzieci z nadwagą. Gdański Uniwersytet Medyczny.
Dieta pudełkowa dla osób zmagających się z alergiami pokarmowymi i chorobami autoimmunologicznymi
Współczesny świat, środowisko w którym żyjemy, a nawet każdy zwyczajny dzień stawia przed nami wiele wyzwań, z którymi trudno poradzić sobie samodzielnie. Jednym z takich wyzwań jest nasze zdrowie i coraz częściej pojawiające się w naszym życiu i życiu naszych blizkich alergie pokarmowe oraz choroby autoimmunologiczne.
Alergie pokarmowe i choroby autoimmunologiczne mogą nieźle uprzykrzyć życie. Każdy kęs jedzenia może być stresujący, bo nigdy nie wiadomo, co wywoła reakcję organizmu.
W odpowiedzi na potrzeby osób zmagających się z tymi dolegliwościami stworzyłyśmy ofertę dietetyczną – dieta pudełkowa GreenFit Catering z Zielonej Góry czyli pyszne, zdrowe posiłki, przy których nie musisz się martwić ani planowaniem, ani gotowaniem.
Dlaczego dieta pudełkowa to strzał w dziesiątkę?
Zarówno alergie pokarmowe, jak i choroby autoimmunologiczne (Hashimoto, Insulinooporność) wymagają ścisłej kontroli nad tym, co trafia na nasz talerz, a każdy z nas wie, że kontrolowanie każdego posiłku może być prawdziwym wyzwaniem.
Dieta pudełkowa eliminuje ten problem. Dzięki niej masz gwarancję, że to, co jesz, jest w 100% bezpieczne. Ale to nie wszystko.
Z GreenFit Catering nie tylko zyskujesz czas na coś fajniejszego niż zakupy i gotowanie, ale też poznajesz nowe smaki, których może nigdy byś sam nie wypróbował. Dzięki współpracy z dietetykami klinicznymi masz też pewność, że każdy posiłek jest nie tylko smaczny, ale też zdrowy i dostosowany do Twoich potrzeb.
Nasza dieta pudełkowa to coś więcej niż jedzenie
Zamiast tracić czas na szukanie przepisów, gotowanie i sprzątanie, możesz skupić się na tym, co naprawdę ważne. Dieta pudełkowa to:
Mniej stresu, bo wszystko jest przygotowane zgodnie z Twoimi wymaganiami. Oszczędność czasu, ponieważ już nie musisz przeliczać kalorii ani martwić się, czy danie ma w sobie to, czego unikasz. Eksperymentowanie bez ryzyka czyli nowe smaki bez obawy o reakcje alergiczne.
Dodatkowo, GreenFit Catering wspiera lokalnych producentów – masz więc pewność, że jesz świeże i wysokiej jakości produkty:)
„Niech pożywienie będzie twoim lekarstwem, a lekarstwo pożywieniem.”
– Hipokrates
Dlaczego warto spróbować naszej diety pudełkowej?
W Zielonej Górze trudno o lepszą ofertę, jeśli chodzi o dietę pudełkową. GreenFit Catering to nasze "dziecko", dlatego wiemy co mówimy:). To firma, która stawia na indywidualne podejście i pełne zrozumienie Waszych potrzeb. Nie musisz już przeszukiwać internetu w poszukiwaniu przepisów czy walczyć z własnymi ograniczeniami dietetycznymi. Zrobimy to za Ciebie, a Ty będziesz mógł cieszyć się każdym posiłkiem bez obaw o zdrowie.
Stosowanie diety pudełkowej przygotowanej przez nas - dietetyczki kliniczne, to znacznie więcej niż tylko wygoda. Regularne spożywanie zbilansowanych posiłków pozwala na:
- Redukcję stanu zapalnego. Odpowiednio dobrane składniki pomagają wyciszyć reakcje autoimmunologiczne organizmu. Mamy na to dowody i spektakularne osiągnięcia w karmieniu ludzi z poważnymi problemami zdrowotnymi:)
- Poprawę samopoczucia. Dieta bogata w witaminy i minerały wspiera regenerację organizmu i poprawia ogólne funkcje życiowe. Jesteśmy tym co jemy!
- Minimalizację ryzyka nawrotów objawów. Wyeliminowanie alergenów z jadłospisu chroni przed reakcjami alergicznymi.
- Wytrwanie w postanowieniach. Brak motywacji, nierealne oczekiwania, stres i brak czasu. Żadna z tych rzeczy nie będzie miała wpływu na zmianę Twojej diety.
Dodatkowo, catering dietetyczny pozwala zaoszczędzić czas spędzany na zakupach i gotowaniu, co jest niezwykle ważne dla każdego z nas w dzisiejszym zabieganym świecie.
„Zdrowie nie jest wszystkim, ale bez zdrowia wszystko jest niczym.”
– Artur Schopenhauer
GreenFit Catering – najlepszy catering w Zielonej Górze
Jeśli męczą Cię alergie pokarmowe albo choroby autoimmunologiczne, dieta pudełkowa to życie na prostszych zasadach. Z GreenFit Catering możesz zapomnieć o diecie jako przykrym obowiązku – to inwestycja w zdrowie, która pozwala Ci cieszyć się życiem na 100%, wiedząc, że Twoje ciało dostaje wszystko, czego mu potrzeba. Wypróbuj, a zobaczysz, że można jeść dobrze bez całego tego zamieszania.
Aromatyczne farsze do pierogów dla osób z SIBO (Low FODMAP)
Te aromatyczne wersje farszów wprowadzą więcej świątecznego smaku, jednocześnie pozostając zgodne z wymaganiami diety Low FODMAP. Idealnie nadają się na świąteczny stół, zachwycając zarówno osoby na diecie, jak i tych, którzy takich ograniczeń nie mają.
1. Farsz z dyni i kaszy jaglanej z gałką muszkatołową i rozmarynem
Składniki:
- 200 g dyni (upieczonej i zblendowanej na puree),
- 100 g ugotowanej kaszy jaglanej,
- 1 łyżka oliwy z oliwek,
- 1/2 łyżeczki gałki muszkatołowej,
- 1/2 łyżeczki suszonego rozmarynu,
- sól i pieprz do smaku.
Przygotowanie:
- Wymieszaj puree z dyni z ugotowaną kaszą jaglaną.
- Dodaj oliwę, rozmaryn, gałkę muszkatołową, sól i pieprz, a następnie dokładnie wymieszaj.
2. Farsz z batatów i sera feta z imbirem i tymiankiem
Składniki:
- 1 średni batat (upieczony i zblendowany),
- 100 g sera feta
- 1 łyżka oliwy z oliwek,
- 1/2 łyżeczki świeżo startego imbiru,
- 1/2 łyżeczki suszonego tymianku,
- sól i pieprz do smaku.
Przygotowanie:
- wymieszaj ser z puree z batatów.
- Dodaj imbir, tymianek oraz przyprawy i dokładnie połącz składniki.
3. Farsz z cukinii i sera feta z oregano i bazylią
Składniki:
- 1 średnia cukinia (starta na tarce o grubych oczkach),
- 100 g sera feta (bez laktozy),
- 1 łyżka oliwy z oliwek,
- 1/2 łyżeczki suszonego oregano,
- 1/2 łyżeczki suszonej bazylii,
- sól i pieprz do smaku.
Przygotowanie:
- Startą cukinię podsmaż na oliwie, aż odparuje nadmiar wody.
- Wymieszaj z pokruszoną fetą, oregano, bazylią i przyprawami.
4. Farsz ziemniaczany z rukolą, tymiankiem i czosnkiem niedźwiedzim
Składniki:
- 2 średnie ziemniaki (ugotowane i utłuczone na puree),
- 1 garść rukoli (posiekanej),
- 1 łyżka masła klarowanego,
- 1/2 łyżeczki czosnku niedźwiedziego (sproszkowanego lub suszonego),
- 1/2 łyżeczki suszonego tymianku,
- sól i pieprz do smaku.
Przygotowanie:
- Wymieszaj puree ziemniaczane z posiekaną rukolą, masłem klarowanym i przyprawami.
5. Farsz z tofu i pietruszki z kurkumą i bazylią
Składniki:
- 200 g tofu naturalnego (rozdrobnionego widelcem),
- 1 łyżka posiekanej natki pietruszki (zielona część),
- 1/2 łyżeczki kurkumy,
- 1/2 łyżeczki suszonej bazylii,
- sól i pieprz do smaku,
- 1 łyżka oliwy z oliwek.
Przygotowanie:
- Rozdrobnij tofu, wymieszaj z natką pietruszki, kurkumą, bazylią, oliwą oraz przyprawami.
6. Farsz z pieczarek i marchewki z majerankiem i papryką wędzoną
Składniki:
- 200 g pieczarek (pokrojonych i podsmażonych na suchej patelni),
- 1 marchewka (starta na tarce),
- 1 łyżka oliwy z oliwek,
- 1/2 łyżeczki majeranku,
- 1/2 łyżeczki wędzonej papryki,
- sól i pieprz do smaku.
Przygotowanie:
- Podsmaż pieczarki i marchewkę na oliwie, dodaj majeranek, wędzoną paprykę, sól i pieprz.
Ciasto na pierogi Low FODMAP z dodatkiem ziół
Aby ciasto było bardziej aromatyczne, można dodać do niego suszone zioła, np. oregano lub bazylię.
Składniki:
- 200 g mąki bezglutenowej,
- 1/2 szklanki ciepłej wody,
- 1 łyżka oleju kokosowego lub oliwy,
- szczypta soli,
- 1/2 łyżeczki suszonego oregano (opcjonalnie).
Przygotowanie ciasta:
- Wymieszaj składniki i zagnieć elastyczne ciasto.
- Rozwałkuj cienko, wykrawaj kółka, nadziewaj farszem i zlepiaj pierogi.
- Gotuj w osolonej wodzie do momentu wypłynięcia.
Dieta przy zakażeniach Candida – co jeść i czego unikać? Przepisy
Candida – jak rozpoznać problem i skutecznie z nim walczyć?
Candida to rodzaj drożdżaków naturalnie występujących w ludzkim organizmie, głównie w przewodzie pokarmowym, na skórze i błonach śluzowych. W fizjologicznych warunkach Candida jest nieszkodliwym komensalem, współżyjącym w równowadze z innymi mikroorganizmami. Jednak w sprzyjających okolicznościach – takich jak osłabienie odporności, nieodpowiednia dieta, długotrwała antybiotykoterapia czy stres – Candida może przybrać formę patogenną, prowadząc do przerostu i rozwoju choroby znanej jako kandydoza.
Jak rozpoznać zakażenie Candida?
Objawy kandydozy są różnorodne i zależą od lokalizacji infekcji. Najczęściej występujące symptomy to:
- Kandydoza jamy ustnej: białe naloty na języku, podniebieniu i wewnętrznej stronie policzków, zaczerwienienie i ból w jamie ustnej.
- Kandydoza pochwy i narządów płciowych: uporczywe swędzenie, pieczenie, biały serowaty wyciek, ból podczas stosunku lub oddawania moczu.
- Kandydoza jelitowa: wzdęcia, gazy, biegunki lub zaparcia, uczucie ciężkości w brzuchu, zmęczenie, nietolerancje pokarmowe, nasilenie apetytu na słodycze.
- Kandydoza skórna: zaczerwienienie, swędzenie, łuszczenie się skóry, szczególnie w fałdach skórnych (np. pachwinach, pod piersiami).
- Infekcja systemowa (rzadziej): gorączka, dreszcze, zmęczenie, bóle mięśni i stawów – szczególnie u osób z osłabionym układem odpornościowym.
Skąd bierze się Candida w organizmie?
Candida jest naturalnym składnikiem mikroflory człowieka. Przerost drożdżaków następuje, gdy równowaga mikrobiologiczna zostaje zakłócona. Najczęstsze przyczyny to:
- Antybiotykoterapia: Zaburzenie flory bakteryjnej pozwala drożdżakom na niekontrolowany rozrost.
- Dieta bogata w cukry: Glukoza stanowi podstawowe źródło energii dla Candida, co sprzyja ich namnażaniu.
- Osłabienie układu odpornościowego: Wynikające z chorób przewlekłych, stresu, chemioterapii czy niedoborów pokarmowych.
- Hormonalne zmiany: Ciąża, menopauza czy stosowanie doustnych środków antykoncepcyjnych mogą sprzyjać infekcjom.
- Choroby współistniejące: Cukrzyca, otyłość czy niedoczynność tarczycy zwiększają ryzyko przerostu Candida.
Ile trwa leczenie kandydozy?
Czas leczenia zależy od lokalizacji i nasilenia infekcji.
- Łagodne przypadki (np. kandydoza pochwy): mogą ustąpić po 7-14 dniach stosowania leków przeciwgrzybiczych.
- Infekcje przewlekłe lub uogólnione: wymagają dłuższego leczenia, często trwającego od kilku tygodni do kilku miesięcy. Kluczowym elementem terapii jest również odpowiednia dieta i eliminacja czynników sprzyjających rozrostowi drożdżaków.
Dlaczego warto szybko reagować?
Nieleczona kandydoza może prowadzić do poważniejszych problemów zdrowotnych, takich jak infekcje przewlekłe czy uogólnione zakażenie systemowe (kandydoza inwazyjna). Dlatego kluczowe jest szybkie rozpoznanie objawów i wdrożenie odpowiedniego leczenia, które powinno być wsparte dietą przeciwgrzybiczą, suplementacją oraz wprowadzeniem zdrowych nawyków żywieniowych.
W kolejnych częściach znajdziesz szczegółowe informacje o roli diety, naturalnych suplementach i strategiach wspierających walkę z Candida.
Dieta odgrywa kluczową rolę w ograniczaniu rozrostu Candida i wspieraniu równowagi mikrobioty. Poniżej przedstawiam zalecenia oparte na badaniach naukowych:
Produkty zalecane
1. Warzywa
Warzywa są podstawą diety przeciwgrzybiczej z kilku powodów:
- Niskie stężenie cukrów: Warzywa nieskrobiowe, takie jak brokuły, szpinak, cukinia, kapusta, kalafior czy papryka, mają niski indeks glikemiczny, co ogranicza dostępność cukru dla Candida.
- Bogactwo błonnika: Błonnik wspiera rozwój korzystnych bakterii jelitowych i pomaga regulować pH jelit, tworząc środowisko niesprzyjające drożdżakom.
- Przeciwutleniacze i fitochemikalia: Związki takie jak flawonoidy, obecne w zielonych warzywach liściastych i cebulowatych (np. cebula, czosnek), wykazują właściwości przeciwgrzybicze i wspomagają układ odpornościowy.
Przykład dania: Sałatka z brokułami, rukolą, oliwą z oliwek i sokiem z cytryny.
2. Produkty fermentowane (probiotyki)
- Jogurt naturalny i kefir: Zawierają szczepy bakterii probiotycznych, takich jak Lactobacillus rhamnosus i Bifidobacterium, które hamują rozwój Candida poprzez produkcję kwasu mlekowego obniżającego pH jelit.
- Kimchi i kiszonki: Kiszone warzywa dostarczają probiotyków i wspierają różnorodność mikroflory jelitowej.
Przykład suplementu probiotycznego: Szczep Saccharomyces boulardii – probiotyk drożdżowy, który konkuruje z Candida o miejsce w przewodzie pokarmowym, hamując jej wzrost.
3. Prebiotyki
- Błonnik prebiotyczny: Produkty takie jak czosnek, cebula, cykoria, topinambur, por i szparagi dostarczają fruktanów i inuliny, które stymulują wzrost korzystnych bakterii jelitowych, takich jak Bifidobacterium.
Przykład suplementu prebiotycznego: Inulina – naturalny błonnik, który wspomaga funkcję jelit i poprawia barierę jelitową.
4. Zdrowe tłuszcze
- Siemię lniane, chia i orzechy: Zawiera kwasy omega-3 o działaniu przeciwgrzybiczym.
- Awokado i oliwa z oliwek: Bogate w zdrowe kwasy tłuszczowe, które wspierają regenerację błon śluzowych i mają działanie przeciwzapalne.
Przykład dania: Pieczone warzywa z oliwą z oliwek i czosnkiem.
5. Zioła i przyprawy
- Czosnek: Zawiera allicynę, związek przeciwgrzybiczy, który działa na Candida zarówno w biofilmach, jak i w formie drożdżowej.
- Imbir, kurkuma i oregano: Mają właściwości przeciwzapalne i przeciwgrzybicze. Olejek z oregano jest szczególnie skuteczny w zwalczaniu biofilmów Candida.
Produkty zakazane
- Cukry proste: Słodycze, napoje gazowane, ciasta – cukier jest głównym źródłem energii dla Candida.
- Produkty skrobiowe: Ziemniaki, biały ryż, chleb z mąki pszennej – podnoszą poziom glukozy we krwi.
- Drożdże i produkty fermentujące: Alkohol, sery pleśniowe – mogą sprzyjać wzrostowi Candida.
Naturalne suplementy wspierające walkę z Candida
1. Olej z oregano
Badania wykazują, że olej z oregano zawiera karwakrol i tymol, które niszczą błonę komórkową Candida i zapobiegają tworzeniu biofilmów.
2. Kwas kaprylowy
Związek występujący w oleju kokosowym, skuteczny w niszczeniu komórek Candida poprzez destabilizację ich błony komórkowej.
3. Ekstrakt z pestek grejpfruta
Silne działanie przeciwgrzybicze, szczególnie w układzie pokarmowym. Może być stosowany jako suplement w formie kapsułek.
Dlaczego warto jeść dużo warzyw?
- Wsparcie układu odpornościowego. Warzywa bogate w witaminę C (papryka, kapusta, brokuły) wspomagają funkcję białych krwinek, kluczowych w walce z infekcjami.
- Zwalczanie stanów zapalnych. Przeciwutleniacze w warzywach, takie jak polifenole, neutralizują wolne rodniki i zmniejszają stany zapalne, które mogą nasilać zakażenia Candida.
- Regulacja cukru we krwi. Warzywa o niskim indeksie glikemicznym pomagają utrzymać stabilny poziom glukozy, ograniczając pożywienie dla Candida.
- Działanie alkalizujące. Warzywa takie jak szpinak i jarmuż pomagają utrzymać zasadowe pH organizmu, co nie sprzyja rozwojowi grzybów.
Włączenie warzyw nieskrobiowych, probiotyków, prebiotyków i zdrowych tłuszczów do diety, przy jednoczesnym unikaniu cukrów prostych i drożdży, jest kluczowe w walce z Candida. Naturalne suplementy, takie jak olej z oregano, kwas kaprylowy i ekstrakt z pestek grejpfruta, mogą wspomagać działanie diety. Regularne stosowanie tych zasad pomaga nie tylko w leczeniu, ale także w zapobieganiu zakażeniom drożdżakowym.
Przykładowe zimowe przepisy wspierające walkę z Candida
W chłodne dni warto wybierać ciepłe, sycące dania, które wspierają odporność i działają przeciwgrzybiczo. Poniżej znajdziesz kilka przykładowych przepisów:
1. Zupa krem z brokułów z czosnkiem i imbirem

Składniki (na 4 porcje):
- 1 duży brokuł,
- 2 ząbki czosnku (przeciśnięte przez praskę),
- 1 cebula (drobno posiekana),
- 1 łyżka świeżego imbiru (starty),
- 2 łyżki oliwy z oliwek,
- 1 l bulionu warzywnego (bez cukru i konserwantów),
- sól, pieprz, szczypta kurkumy.
Przygotowanie:
- Na oliwie podsmaż cebulę, czosnek i imbir do zeszklenia.
- Dodaj różyczki brokułów i zalej bulionem.
- Gotuj do miękkości (ok. 15 minut), a następnie zblenduj na krem.
- Dopraw solą, pieprzem i kurkumą. Podawaj na ciepło.
Dlaczego działa? Brokuły mają niski indeks glikemiczny i zawierają błonnik, a czosnek oraz imbir działają silnie przeciwgrzybiczo.
2. Pieczone warzywa korzeniowe z olejem kokosowym i oregano

Składniki (na 2 porcje):
- 2 marchewki,
- 1 pietruszka,
- 1 mały seler,
- 1 burak,
- 2 łyżki oleju kokosowego (nierafinowanego),
- 1 łyżeczka suszonego oregano,
- szczypta soli i pieprzu.
Przygotowanie:
- Warzywa obierz, pokrój w słupki i ułóż na blaszce wyłożonej papierem do pieczenia.
- Polej olejem kokosowym, posyp oregano, solą i pieprzem.
- Piecz w piekarniku w temperaturze 200°C przez 30-40 minut.
Dlaczego działa? Olej kokosowy zawiera kwas kaprylowy o działaniu przeciwgrzybiczym, a warzywa korzeniowe są sycące i bogate w błonnik.
3. Kasza gryczana z duszoną kapustą i kiszonym ogórkiem
Składniki (na 2 porcje):
- 100 g kaszy gryczanej niepalonej,
- 200 g kiszonej kapusty,
- 1 łyżka masła klarowanego lub oleju kokosowego,
- 1 średnia cebula (pokrojona w kostkę),
- 1 kiszony ogórek,
- sól i pieprz do smaku.
Przygotowanie:
- Kaszę ugotuj zgodnie z instrukcją na opakowaniu.
- Na patelni rozgrzej masło klarowane, podsmaż cebulę, a następnie dodaj kiszoną kapustę. Duś pod przykryciem przez 10 minut.
- Podawaj kaszę z duszoną kapustą i pokrojonym w plastry ogórkiem kiszonym.
Dlaczego działa? Kiszonki zawierają naturalne probiotyki wspierające równowagę mikroflory, a kasza gryczana jest wolna od glutenu i cukrów prostych.
4. Rozgrzewające curry z cukinią, ciecierzycą i kurkumą
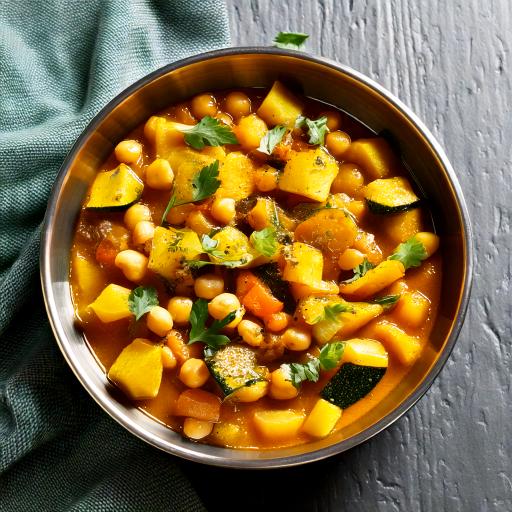
Składniki (na 4 porcje):
- 1 cukinia (pokrojona w półplastry),
- 1 szklanka ugotowanej ciecierzycy (lub z puszki, bez zalewy),
- 1 cebula (posiekana),
- 1 ząbek czosnku (przeciśnięty przez praskę),
- 1 puszka mleka kokosowego (bez cukru),
- 1 łyżka oleju kokosowego,
- 1 łyżeczka kurkumy,
- 1 łyżeczka mielonego imbiru,
- 1/2 łyżeczki mielonej kolendry,
- szczypta soli i pieprzu,
- świeża kolendra (do dekoracji, opcjonalnie).
Przygotowanie:
- Na oleju kokosowym podsmaż cebulę i czosnek, aż zmiękną.
- Dodaj cukinię i przyprawy (kurkuma, imbir, kolendra). Smaż przez 2-3 minuty, aż cukinia lekko zmięknie.
- Dodaj ugotowaną ciecierzycę i wlej mleko kokosowe. Gotuj na małym ogniu przez 10-15 minut, mieszając co jakiś czas.
- Dopraw solą i pieprzem do smaku. Podawaj na ciepło, udekorowane świeżą kolendrą.
Dlaczego działa? Ciecierzyca dostarcza błonnika i białka roślinnego, wspierając zdrową mikrobiotę, a przyprawy, takie jak kurkuma i imbir, działają przeciwzapalnie i wspomagają walkę z Candida.
5. Koktajl zimowy z awokado i cytryną
Składniki (na 1 porcję):
- 1/2 awokado,
- 1 szklanka wody lub mleka migdałowego,
- sok z 1/2 cytryny,
- 1 łyżeczka oleju lnianego,
- szczypta imbiru i kurkumy.
Przygotowanie:
- Wszystkie składniki zmiksuj na gładki koktajl.
- Podawaj od razu, najlepiej na ciepło (delikatnie podgrzany, ale nie zagotowany).
Dlaczego działa? Awokado dostarcza zdrowych tłuszczów, cytryna pomaga alkalizować organizm, a imbir i kurkuma wspierają odporność i zwalczają infekcje.
Wskazówki dodatkowe:
- Pamiętaj, aby unikać cukrów prostych w zimowych daniach – zastąp je błonnikiem i zdrowymi tłuszczami.
- Dodawaj do potraw przyprawy o działaniu przeciwgrzybiczym, takie jak czosnek, oregano, tymianek czy goździki.
- Kiszonki i fermentowane produkty wspierają mikrobiotę jelitową i chronią przed przerostem Candida.
Te przepisy są idealne na zimowe dni, wspierają walkę z Candida i jednocześnie dostarczają ciepła oraz energii w chłodne miesiące
Dlaczego warto umówić się do dietetyka klinicznego w przypadku nietolerancji histaminy?
Nietolerancja histaminy to schorzenie, które może znacząco wpłynąć na jakość życia. Objawy takie jak migreny, pokrzywka, problemy trawienne czy nawet trudności z oddychaniem mogą być uciążliwe i trudne do zdiagnozowania. Choć wiele osób próbuje radzić sobie samodzielnie poprzez eliminację pokarmów bogatych w histaminę, zrozumienie mechanizmów nietolerancji i opracowanie skutecznego planu żywieniowego wymaga specjalistycznej wiedzy. Wizyta u dietetyka klinicznego może okazać się kluczowa w zarządzaniu tym schorzeniem.
Profesjonalna diagnoza i indywidualne podejście
Dietetyk kliniczny, dzięki swojej wiedzy i doświadczeniu, jest w stanie przeprowadzić szczegółową analizę objawów pacjenta oraz dotychczasowego sposobu odżywiania. Nietolerancja histaminy może manifestować się na wiele sposobów, a objawy są często mylone z innymi schorzeniami, takimi jak alergie pokarmowe czy zespół jelita drażliwego. Dietetyk kliniczny może pomóc w odróżnieniu tych problemów oraz zaproponować odpowiednie badania, które pozwolą na potwierdzenie diagnozy. Co więcej, każde ciało reaguje inaczej na histaminę, dlatego indywidualne podejście jest niezbędne do opracowania skutecznej strategii żywieniowej.
Opracowanie spersonalizowanej diety
Jednym z najważniejszych kroków w zarządzaniu nietolerancją histaminy jest dostosowanie diety do potrzeb pacjenta. Dietetyk kliniczny opracuje plan żywieniowy, który uwzględni eliminację pokarmów bogatych w histaminę oraz tych, które mogą powodować jej uwalnianie w organizmie. Jednakże, eliminacja zbyt wielu produktów może prowadzić do niedoborów składników odżywczych, co z kolei może wpłynąć negatywnie na zdrowie pacjenta. Dietetyk zadba o to, aby dieta była zbilansowana i dostarczała wszystkich niezbędnych witamin i minerałów, jednocześnie minimalizując ryzyko reakcji związanych z histaminą.
Monitorowanie postępów i dostosowywanie planu
Nietolerancja histaminy to stan dynamiczny, który może się zmieniać w zależności od wielu czynników, takich jak stres, stan zdrowia czy zmiany w diecie. Regularne wizyty u dietetyka klinicznego umożliwiają monitorowanie postępów i wprowadzanie niezbędnych korekt do planu żywieniowego. Dietetyk może również pomóc w identyfikacji innych czynników, które mogą wpływać na nasilenie objawów, takich jak nietolerancje pokarmowe, styl życia, a nawet skład mikroflory jelitowej. Dzięki temu pacjent zyskuje wsparcie w długoterminowym zarządzaniu swoim stanem zdrowia.
Wsparcie w doborze suplementacji
W niektórych przypadkach, dieta sama w sobie może nie być wystarczająca do skutecznego zarządzania objawami nietolerancji histaminy. Dietetyk kliniczny może zalecić odpowiednie suplementy, które wspomogą metabolizm histaminy w organizmie, takie jak enzymy DAO czy witaminy z grupy B. Odpowiednio dobrana suplementacja może pomóc w łagodzeniu objawów oraz poprawie ogólnego samopoczucia pacjenta. Co więcej, dietetyk zadba o to, aby suplementy były bezpieczne i dobrze tolerowane przez organizm, co jest szczególnie ważne w przypadku osób z wrażliwym układem pokarmowym.
Edukacja i świadomość zdrowotna
Wiedza to potęga, zwłaszcza w zarządzaniu przewlekłymi schorzeniami. Dietetyk kliniczny nie tylko pomoże w opracowaniu odpowiedniego planu żywieniowego, ale również dostarczy pacjentowi niezbędnej wiedzy na temat nietolerancji histaminy. Dzięki temu pacjent zrozumie, jakie czynniki mogą wpływać na poziom histaminy w organizmie i jak unikać sytuacji, które mogą prowadzić do zaostrzenia objawów. Edukacja zdrowotna jest kluczowa w budowaniu świadomości i umiejętności samodzielnego zarządzania swoim stanem zdrowia w codziennym życiu.
Nietolerancja histaminy to skomplikowane schorzenie, które wymaga wszechstronnego podejścia. Wizyta u dietetyka klinicznego może okazać się nieoceniona w procesie diagnozy, opracowania odpowiedniej diety oraz długoterminowego zarządzania objawami. Dzięki indywidualnemu podejściu, specjalistycznej wiedzy oraz stałemu wsparciu, pacjent zyskuje narzędzia, które pozwolą mu na skuteczne radzenie sobie z nietolerancją histaminy i poprawę jakości życia. Zadbaj o swoje zdrowie, korzystając z profesjonalnej pomocy dietetyka klinicznego.
Najczęstsze przyczyny migren
MIGRENA
Migrena to dość powszechna choroba neurologiczna. Uznaje się, że migreny dotykają 10-15% populacji światowej. Liczebność osób ciepiących na migrenę może być znacznie niedoszacowana, gdyż wielu pacjentów nie zgłasza się po poradę lekarską. Światowa Organizacja Zdrowia (WHO) umieściła tę chorobę w pierwszej dziesiątce chorób wpływających negatywnie na zdrowie człowieka. Pomimo, iż powszechnie uznaje się bóle głowy za niezagrażające życiu i zdrowiu, wpływają one negatywnie na codziennie funkcjonowanie, obniżając przy tym jakość życia. Warto dodać, że przewlekła migrena wiązać się może z podwyższonym ryzykiem chorób układu sercowo-naczyniowego; może także wpływać na funkcje poznawcze. Migrena cechuje się intensywnym oraz nawracającym bólem głowy, a jej symptomatologia jest bardzo zróżnicowana. Choroba ta najczęściej manifestuje się pod postacią napadu migrenowego bez aury. U ok. 20% osób występuje migrena z aurą, cechująca się wieloma charakterystycznymi objawami neurologicznymi tj.: drętwieniami i mrowieniami ciała, szumami usznymi, zaburzeniami równowagi, zaburzeniami mowy. Pojawiać się mogą również specyficzne zaburzenia wzrokowe tj.: plamy, błyskające światła, zaburzenia ostrości widzenia, niedowidzenie. Warto zaznaczyć, że bólom migrenowym często towarzyszą napięciowe bóle głowy, z którymi często pojawiają się nadwrażliwości zmysłów oraz objawy fizyczne.
STANY ZAPALNE, A MIGRENA
U podłoża migren leżą zmiany neurologiczne oraz naczyniowe w mózgu. Badania eksperymentalne i kliniczne wskazują, że w powstawanie migren zaangażowanych jest wiele neuroprzekaźników. Wśród nich za najistotniejsze uznaje się serotoninę i dopaminę. Wzrost częstości występowania migreny może być związany z różnymi zmianami cywilizacyjnymi. Do czynników, które są powiązane z wzrostem zachorowań na migrenę można zaliczyć niski poziom aktywności fizycznej, zaburzenia rytmu dobowego, nadużywanie leków, nieprawidłowo zbilansowana dieta. Migrena często współwystępuje z innymi zaburzeniami, takimi jak depresja, nadciśnienie tętnicze, otyłość, zaburzenia jedzenia, zaburzenia lękowe, a także inne choroby neurologiczne, reumatyczne i bólowe.
NIETOLERANCJA AMIN BIOGENNYCH
Do najczęstszych przyczyn migreny zaliczamy nietolerancje amin biogennych, zwłaszcza tyraminy i histaminy, których nadmiar może skutkować wzrostem ciśnienia, rozszerzeń naczyń i w konsekwencji wystąpieniem migreny.
MAO, czyli monoaminooksydaza to enzym metabolizujący aminokwas tyraminę. Reakcja tyraminowa, związana z niedostateczną produkcją enzymu wiąże się wystąpieniem uporczywych dolegliwości po spożyciu produktów bogatych w tyraminę. DAO to kolejny enzym, którego zadaniem jest metabolizowanie histaminy w świetle jelit, pochodzącej z pożywienia oraz mikroorganizmów zasiedlających przewód pokarmowy. Osoby z pierwotnych lub wtórnych niedoborem tego enzymu, także znajdują się w grupie osób wśród których występuje zwiększone ryzyko wystąpienia migrenowych bóli głowy. Jeśli chcesz dowiedzieć się więcej na temat związku migreny z nietolerancją histaminy z niedoboru enzymu DAO, zapraszamy do przeczytania naszego wpisu na blogu www.nietolerancjahistaminy.pl
NIEDOBÓR MAGNEZU
Tlenek azotu (NO) jest jednym z mechanizmów rozkurczu naczyń krwionośnych. Magnez jest pierwiastkiem niezbędnym do uwolnienia uwięzionego NO z komórek. Magnez jest również antagonistą receptora NMDA(kwas n-metylo-d-asparaginowy) który może blokować glutaminian. Skąd się mogą brać niedobory magnezu w organizmie? Przyczyną może być nadmierne wydalanie magnezu ze względu na narażenie na długotrwały stres, genetycznie uwarunkowane upośledzenie jego wchłaniania czy też niedostateczną podaż w diecie.
ZABURZENIA METYLACJI I NIEDOBORY WITAMIN Z GRUPY B
Według niektórych badań migreny mogą być spowodowane niedoborem witaminy B6, która wraz z magnezem moduluje poziom tlenku azotu (NO) w komórkach. Witaminy B12, B6 oraz B9 ( kwas foliowy) należą do tzw. donorów metylacyjnych. Witamina B6 wpływa na metabolizm białek i aminokwasów, węglowodanów oraz lipidów. Bierze udział w biosyntezie neurotransmiterów takich jak serotonina, dopamina, GABA. Witamina bierze udział w przemianach do homocysteiny i glutanionu. Witamina B6 odpowiada za syntezę kolagenu, hemu, tauryny, kreatyny, kwasu niacynowego.
STRES
Chroniczny (przewlekły) stres rozregulowuje złożone mechanizmy, co może prowadzić do nieproporcjonalnie wzmocnionej odpowiedzi na bodziec stresowy i do nadmiernego wydzielania związków regulatorowych. Skutkiem takiego stanu może być rozwój procesów zapalnych, rozregulowanie gospodarki hormonalnej, znaczne zaburzenia pracy układu nerwowego, pokarmowego, czy immunologicznego. Wśród związków wydzielanych w odpowiedzi na stres znajduje się także histamina, ponieważ jako hormon tkankowy odgrywa ona ważną rolę w „obronie” organizmu przed potencjalnym zagrożeniem. Niestety, u osób, które na co dzień zmagają się z nadmierną ilością histaminy w organizmie, jej wzrost w wyniku odpowiedzi na stres może przyczyniać się do nasilenia dokuczliwych objawów. Co więcej, długotrwała ekspozycja na stres i związana z nią ciągła aktywacja komórek tucznych i nadmierna sekrecja histaminy mogą przyczynić się do wystąpienia objawów nietolerancji histaminy nawet u tych osób, które nie miały wcześniej podobnych objawów i nie mają zdiagnozowanego niedoboru DAO. Chroniczny (przewlekły) stres rozregulowuje te złożone mechanizmy, co może prowadzić do nieproporcjonalnie wzmocnionej odpowiedzi na bodziec stresowy i do nadmiernego wydzielania związków regulatorowych.
HORMONY
Migreny występują niemal trzykrotnie częściej u kobiet, niż u mężczyzn. Jest to w dużym stopniu związane z gospodarką hormonalną i zmianami stężeń hormonów w ciągu całego życia kobiety. Analizując zależność między wiekiem kobiet, a częstością występowania migren oraz ich obrazem klinicznym możemy zauważyć, że oba te czynniki są mocno związane z przełomowymi momentami w rozwoju płciowym kobiety – okresem dojrzewania, okresem maksymalnej płodności oraz okresem przekwitania. Związku migreny z gospodarką hormonalną przeczytasz na naszym wpisie na blogu.
GENY
Uwarunkowania genetyczne i obecność niekorzystnych wariantów niektórych genów mogą zwiększać ryzyko powstania migren na niektórych etapach życia.
Nasza współpraca z Fundacją Biedronki
Jednym z partnerów FoodMed Centrum jest Fundacja Biedronki.
Nasze Centrum już drugi rok współpracuje z Fundacją Biedronki przy realizacji programu Danie Wspólnych Chwil, który kierowany jest do Kół Gospodyń Wiejskich z całej Polski.
W ramach programu, KGW organizują spotkania integracyjne dla seniorów ze swoich lokalnych społeczności. Ideą programu jest przeciwdziałanie samotności i izolacji seniorów, integracja seniorów z lokalnej społeczności, a przede wszystkim – wspólne spędzenie czasu przy wspólnym posiłku. Koła Gospodyń Wiejskich z całej Polski dokładają wszelkich starań, aby jak najlepiej ugościć najbardziej sędziwych mieszkańców ze swoich lokalnych społeczności – przygotowują pyszne regionalne potrawy, zapraszają ciekawych gości i organizują różnego rodzaju aktywności, dzięki którym wspólnie spędzony czas jest dla uczestników spotkań jak najbardziej wartościowy.
Jaka jest nasza rola w tym programie?
Odpowiadamy za merytoryczną stronę tego programu – tę poświęconą zdrowemu odżywianiu. Nasza dietetyczna, Katarzyna Nowak, jest dietetykiem Programu Danie Wspólnych Chwil. W ramach swojej działalności przygotowuje materiały edukacyjne dla uczestników programu, prowadzi webinary i opracowuje narzędzia, dzięki którym seniorzy uczestniczący w spotkaniach mogą sukcesywnie wprowadzać zdrowe nawyki żywieniowe. Słowem – oswaja temat zdrowego wśród seniorów i dba o to, by, przy okazji integracji, pojawił się także akcent dbania o zdrowie i dobre samopoczucie.
Więcej informacji na temat programu znajdziecie na facebookowym profilu:
www.facebook.com/daniewspolnychchwil
Gang Mocniaków już w Biedronce
Przy okazji współpracy z Fundacją Biedronki, miałyśmy także okazję dołożyć od siebie małą cegiełkę do projektu Gang Mocniaków, który był realizowany w ubiegłym roku przez sieć sklepów Biedronka. Stworzyłyśmy treści edukacyjne poświęcone budowie zdrowych nawyków żywieniowych w rodzinie oraz zdrowej diecie seniorów. Nasze publikacje możecie znaleźć na stronie programu:
www. gangmocniakow.pl/
Bardzo dziękujemy Fundacji Biedronki za zaufanie i cieszymy się, że wspólnie możemy robić tak wspaniałe i potrzebne rzeczy.